Демодекоз у человека — симптомы и признаки, как лечить демодекс.
Демодекоз — это поражение кожи микроскопическим клещом под названием демодекс. Клещ демодекс живет в сальных железах, фолликулах волос, поэтому и места его распространения — веки, кожа лица, лоб, подбородок, носогубные складки. Для обитания клещей благоприятны места с обильным салоотделением. Демодекс может жить и в организме здорового человека, питаясь отмершими клетками кожи и человек может не знать об этом.
Поводом для развития заболевания могут стать:
- снижение иммунитета;
- стрессы;
- нарушение работы эндокринной и пищеварительной систем;
- использование дорогой косметики с гормональными добавками;
- чрезмерное употребление алкоголя, кофе, острых приправ;
- частое посещение солярия и бани.
Признаки демодекоза:
- Очень жирная кожа и расширенные поры.

- Участки, пораженные демодекозом, выглядят сальными, влажными и имеют характерный блеск. Чаще страдает кожа на носу и щеках.
- Прыщи, сыпь, гнойнички, розовые угри и т.д., появляясь на лице, могут говорить о наличии демодекоза. Иногда эти прыщи могут покрывать кожу спины, груди и бедер.
- Красные пятна на лице.
- Кожа лица бугристая. Внутри кожи образуется грубая рубцовая ткань и много мелких сгустков кальция, а это дает нездоровый цвет лица и бугристость.
- Нос увеличивается в размерах и становится похожим на большую сине-красную сливу (ринофима).
- Чувство ползания, щекотания и зуд.
- Зуд волосяной части головы, выпадение волос. Раннее облысение тоже может говорить об активной жизнедеятельности клещей.
- Зуд ресниц. Выпадение ресниц чаще всего бывает следствием жизнедеятельности клеща демодекоза, живущего в корнях ресниц. Ресницы начинают чесаться у основания, становятся тоньше и выпадают.

- Зуд ушных раковин.
Симптомы демодекоза:
- усталость глаз, отек, зуд;
- гиперемия краев век;
- возникновение чешуек у корней ресниц.
Вид пораженного века достаточно специфичен: это налет по краю век, слипшиеся реснички. В анамнезе: частые ячмени, прогрессирующая угревая сыпь, выпадение ресниц.
Диагноз обычно ставят после того, как выявят клещ демодекс после изучения пострадавших участков под микроскопом.
Диагностика демодекоза глаз довольно проста и осуществляется путем выявления клещей на удаленных ресницах. Свежеудаленные ресницы (по 4 шт. с верхнего и нижнего века) помещают на предметное стекло, заливают 10-20% р-ром едкой щелочи или глицерином, покрывают другим стеклом и рассматривают под микроскопом.
Соскоб на демодекоз с кожи выполняется врачом-дерматологом: с пораженного участка при помощи скальпеля берется соскоб или выдавливается содержимое из угрей. Затем полученный материал помещается на предметное стекло и исследуется таким же способом, как при ресничной пробе.
Как лечить демодекоз
Лечение демодекоза комплексное, направленное на уничтожение клеща, устранение воспаления, борьбу с присоединившейся инфекцией, повышение местного и общего иммунитета. Таким образом, лечение длительное, при наличии общих заболеваний часто малоэффективное, могут быть рецидивы. Важной частью лечения является строгое соблюдение личной гигиены, так как существует возможность повторного самозаражения.
Так как лечение демодекоза сложное, обязательно нужно обратиться к специалисту. Врач оценит степень поражения и назначит необходимые препараты.
Лечение демодекоза, цены на услуги в Томске
Демодекоз является серьезным кожным заболеванием, которое чаще всего наблюдается у женщин от 18 до 40 лет. От этой проблемы могут страдать также девушки подросткового возраста и пожилые люди. Поражение кожи в виде больших болезненных прыщей может локализоваться на разных частях тела, особенно на носу, подбородке и даже на ресницах и ушных раковинах./teenage-skin-problems-183876012-5a245c86494ec900372b6366.jpg) Гнойные образования оставляют на коже глубокие следы, от которых не так быстро избавиться.
Гнойные образования оставляют на коже глубокие следы, от которых не так быстро избавиться.
Причины демодекоза
Возбудителем кожного заболевания является условно-патогенный клещ. Спровоцировать появление демодекоза у человека может:
- Слабая иммунная система.
- Нарушения работы пищеварения.
- Неправильная работа эндокринной системы.
- Частые стрессы.
- Косметические средства на гормональной основе.
- Нарушение функционирования сальных желез.
Лечение демодекоза
Как лечить демодекоз? Традиционно врачи назначают лечение заболевания в виде:
- Специальной диеты и отказа от некоторых продуктов питания.
- Приема специальных медикаментов как наружного, так и внутреннего использования.
- Акарицидной терапии, чтобы снять симптомы демодекоза.
- Народных средств наружного применения.
Лечение демодекоза в Томске
Профессиональное лечение в «Биоритме»
На протяжении семи лет в лечебно-диагностическом центре «Биоритм» пациенты успешно лечат демодекоз, с помощью воздействия на кожный покров электромагнитными волнами различной частотностью. Такой подход помогает уничтожить главного возбудителя заболевания – клеща.
Такой подход помогает уничтожить главного возбудителя заболевания – клеща.
Кроме этого, для лечения демодекоза лица назначают комплексную терапию:
- Обследование и лечение расстройств работы желудочно-кишечного тракта.
- Выявление таких заболеваний, как дисбактериоз и паразитоз.
- Назначение биорезонансной терапии.
Для каждого клиента в диагностическом центре разрабатывается специальная программа для диагностики, лечения демодекоза и ведения пациента до полного выздоровления. Биорезонансная терапия стала прекрасной альтернативой всем методам лечения и рекомендован в России с 2000 года.
Для полноценного избавления от глубоких прыщей необходимо настроиться на весь курс лечения, который займет длительный период. Однако усилия стоят того, потому что с каждой процедурой результат будет виден налицо. Постепенно с лица будут уходить красные высыпания, а с глаз уйдет мелкая сыпь и раздражение. Для того чтобы добиться чистой кожи на лице вам потребуется:
- Не пропускать электромагнитные процедуры.

- Придерживаться строгой индивидуальной диеты.
- Соблюдать правила личной гигиены.
- Выполнять все рекомендации врача.
После комплексной терапии в центре «Биоритм» вы сможете не только избавиться от появившихся прыщей, но и предупредить новые высыпания, выровнять мелкие рубцы и почистить лицо от красных пятен.
Для закрепления эффекта и поддержания иммунной системы врач назначит вам специально подобранные гомеопатические препараты с индивидуальной дозировкой и продолжительностью приема.
Результаты лечения демодекоза в «Биоритме»
Каждый пациент, который обратился в медицинский центр «Биоритм» смог навсегда избавиться от демодекоза рук и лица. Результаты терапии просто поражают, так как на начальных стадиях выявления и лечения заболевания кожи можно полностью и бесследно избавиться от гнойных образований и возбудителя заболевания.
Для тех, кто обратился с тяжелой степенью развития демодекоза, стало возможным остановить появление новых гнойников и избавиться от воспалительного процесса на коже. Поэтому, если вы желаете навсегда избавиться от демодекоза, рекомендуем вам обратиться в диагностический центр «Биоритм» для профессионального и современного лечения заболевания!
Поэтому, если вы желаете навсегда избавиться от демодекоза, рекомендуем вам обратиться в диагностический центр «Биоритм» для профессионального и современного лечения заболевания!
Стоимость услуг
Демодекоз на лице лечение. Лечение демодекоза на лице. Демодекоз симптомы.
Лечение демодекоза в Ильинской больнице это:
- Наши специалисты
Лечением демодекоза занимаются опытные дерматологи в сотрудничестве с аллергологами, диетологами, морфологами и семейным врачом пациента.
В своей практике наши врачи руководствуются современными международными рекомендациями, схема лечения назначается врачом для каждого пациента индивидуально, с учетом многих факторов и корректируется в процессе амбулаторного наблюдения.
Диагноз демодекоза ставится по результатам микроскопического исследования соскоба кожи. В Ильинской больнице это исследование проводится. Перед проведением анализа пациент в течение трёх дней при умывании не должен пользоваться
ничем, кроме воды – ни кремами, ни лосьонами, ни кремом для бритья.
С нескольких мест на лице берётся глубокий соскоб и рассматривается под большим увеличением — клещ хорошо виден в микроскоп. Даже если в препаратах выявлен только одни клещ или его фрагменты — назначается лечение.
- Лечение демодекоза
Лечение демодекоза требует от человека соблюдения
диеты, ограничивающей выработку кожного сала. Нельзя есть жирное, сладкое, нельзя
пить газированные напитки и алкоголь. Назначаются специальные препараты (не антибиотки), которые уничтожают сложные микроорганизмы. Для наружного применения используются противоклещевые (акарицидные) препараты, например – бензилбензоат.
Эффект от лечения хороший, главное – набраться
терпения. Стандартный курс длится месяц. Но если ситуация сложная, лечение может занять до 6 месяцев.
- Профилактика рецидивов
Даже если все клинические проявления демодекоза прошли и контрольный соскоб отрицательный — вероятность рецидива сохраняется. К рецидивами приводят сильный психоэмоциональный стресс, серьезные нарушения диеты, употребление алкоголя. При первом же подозрении на рецидив демодекоза необходимо обратиться к дерматологу.
При первом же подозрении на рецидив демодекоза необходимо обратиться к дерматологу.
- Психологическая поддержка
Кожные проявления демодекоза снижают самооценку пациента, вызывают душевные страдания. Возможно развитие депрессии, тревожных состояний, неврозов. Опытные психотерапевты Ильинской больницы помогут пациенту восстановить социальную активность, повысить самооценку, изменить отношение к болезни. При необходимости может быть назначена поддерживающая лекарственная терапия.
Демодекоз или «красное лицо» – NEO-Сlinic Тюмень
Демодекоз – это заболевание, сопровождающееся поражением кожи микроскопическим клещом. Называется этот клещ Demodex folliculorum. У большинства людей этот клещ является нормальным обитателем кожных покровов, который питается слущенными клетками. Стоит только организму ослабить свою бдительность, как клещ проникает в более глубокие слои кожи и вызывает воспаление.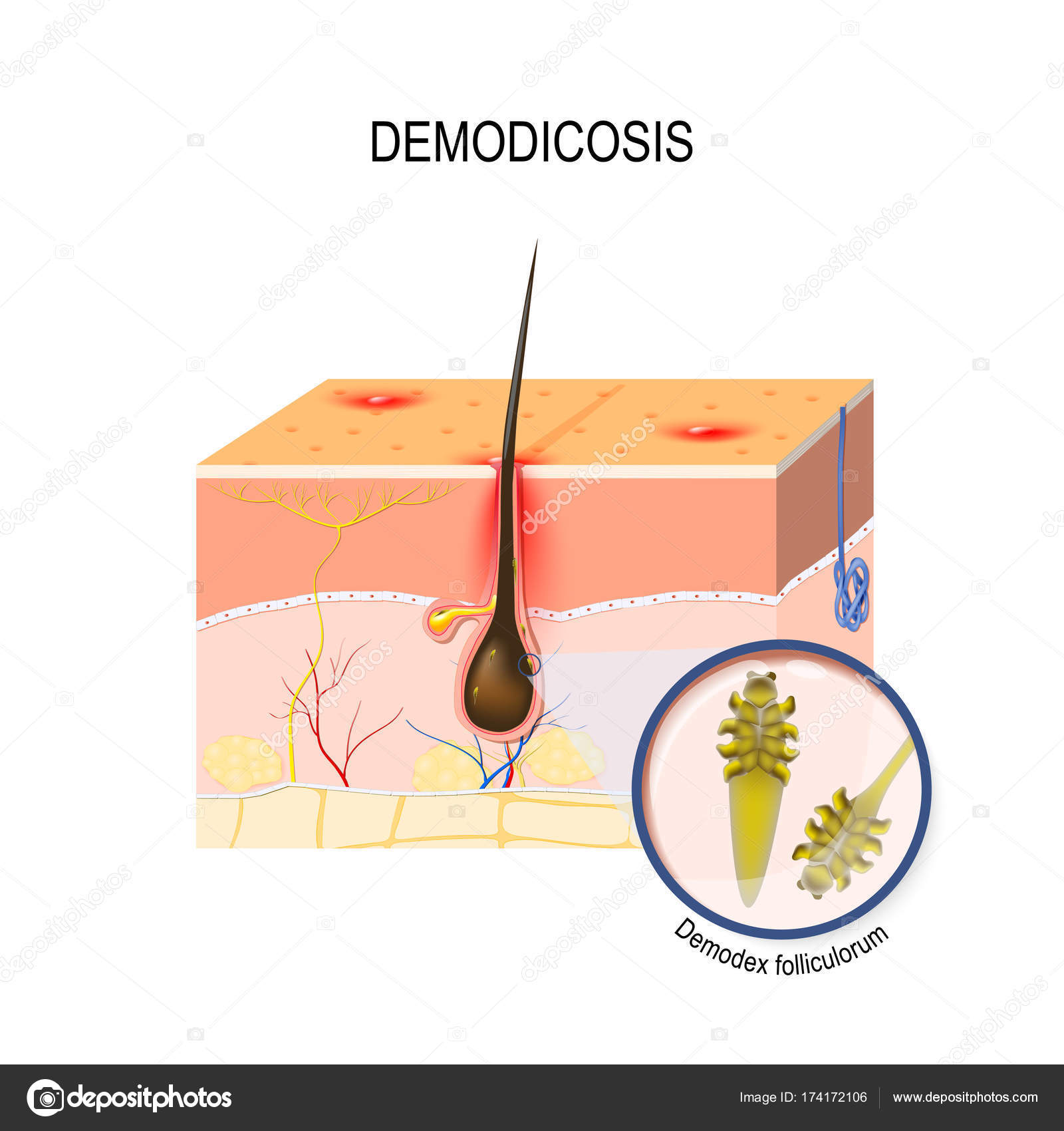 По своим проявлениям демодекоз очень похож на розацею и угревую болезнь. Не редкостью является сочетание этих заболеваний, так как и обыкновенные и розовые угри угнетают естественную защиту кожи.
По своим проявлениям демодекоз очень похож на розацею и угревую болезнь. Не редкостью является сочетание этих заболеваний, так как и обыкновенные и розовые угри угнетают естественную защиту кожи.
Начинаться демодекоз может в любом возрасте, однако чаще всего начинается болезнь в молодости, чаще в подростковом возрасте, во время беременности, после выраженного эмоционального стресса. Обычно, появление угреподобных элементов на коже списывают на банальные прыщи, которые должны пройти самостоятельно после полового созревания. Однако самопроизвольное излечение от демодекоза не встречается.
Обычно болезнь постепенно перемещается от одних участков кожи к другим, создавая вполне определенные неудобства для женщины или мужчины. Раздавливание появляющихся угрей при демодекозе приводит лишь к обострению инфекции, так как в ходе этого процесса клещи вдавливаются в непораженные участки кожи. Также при демодекозе отмечается шелушение кожи и ее покраснение. Поражение кожи может сопровождаться зудом, который может быть как постоянным, так и появляться после применения тоников или умывания холодной водой.
Диагностика демодекоза достаточно проста. Для выявления подкожного клеща выполняется соскоб с пораженного участка кожи, после чего проводится исследование под микроскопом. При обнаружении в соскобе многочисленных клещей-демодексов, а также при наличии характерных проявлений инфекции ставят диагноз демодекоз.
Лечение демодекоза должно быть обязательно комплексным. С одной стороны необходимо восстановить защитные силы кожи, с другой стороны необходимо подавить деятельность клеща. В любом случае не следует заниматься самолечением, лучше обратиться к специалистам и положительный результат в избавлении от этой болезни вам гарантирован.
Демодекоз — Центр лечебной косметологии Даная
Демодекоз, розовые угри, розацеа, периоральный дерматит, демодекоз глаз- это диагнозы заболеваний, причина которых одна – Демодекс – кожный клещ (железница).
Демодекоз у человека
В настоящее время из нескольких десятков видов и подвидов клеща на коже человека обнаруживается два вида Demodex folliculorum и Demodex breis.
Заразен ли демодекоз?
Каждый человек может быть носителем одного из видов клеща Demodex. Это так называемая условно-патогенная флора кожи лица. К сожалению, от данного заболевания больше страдают женщины. Живёт клещ Demodex в полости волосяного фолликула, где откладывет яйца, из которых, через 60 часов вылупляется личинка. В течение нескольких дней из личинки вырастает взрослая особь, жизненный срок которой до 15 суток. В результате жизнедеятельности и выделения продуктов обмена клеща волосяной фолликул и кожа вокруг него воспаляется. При снижении общего, либо местного иммунитета возможно заражение демодекозом через предметы гигиены, постельное бельё, через предметы для нанесения косметики (кисти, спонжи и др.).
Симптомы
Краснота кожи лица, раздражение глаз, мелкие гнойнички (папулы, пустулы), проявление сосудов в местах локализации клеща (капиллярная сетка). Происходит изменение цвета лица, кожа становится землисто-серой в сочетании с зонами раздражения. Может появиться зуд. При прогрессировании заболевания кожа грубеет, образуются мелкие рубцы, а в толще кожи могут обнаруживаться кальцинаты (мелкие образования солей кальция).
Может появиться зуд. При прогрессировании заболевания кожа грубеет, образуются мелкие рубцы, а в толще кожи могут обнаруживаться кальцинаты (мелкие образования солей кальция).
Причины демодекоза
Активизацией жизнедеятельности взрослой особи являются многие факторы: изменение или нарушения в эндокринной системе человека, проблемы, особенно хронические, желудочно-кишечного тракта, состояние длительного стресса, снижение иммунитета на фоне вредных привычек (курение, алкоголь, нарушение сна). Одним из факторов ослабления местного кожного иммунитета является чрезмерное увлечение ультрафиолетом и саунами. Именно поэтому основной пик обострения заболевания демодекозом кожи лица приходится на весенне-летний период. Демодекоз после загара – достаточно частый случай.
Диагностика демодекоза
Диагностируется демодекоз дерматологом после осмотра и лабораторно подтверждённого анализа. Для того, чтобы провести анализ на демодекоз берётся соскоб с кожи лица, а также ресничка и волосок брови. Перед проведением анализа рекомендуется не умывать лицо и не наносить никаких косметических средств в течение 24 часов.
Перед проведением анализа рекомендуется не умывать лицо и не наносить никаких косметических средств в течение 24 часов.
Также рекомендуется пройти комплексное обследование, чтобы выявить основную причину заболевания.
Лечение демодекоза в нашем Центре
Лечение демодекоза лица:
Схема лечения демодекоза включает в себя несколько пунктов:
- различные препараты для лечения демодекоза,
- лечебные профессиональные процедуры (криомассаж, озонотерапия и др.),
- диета при демодекозе,
- профилактика демодекоза.
Демодекоз век – диагностирует и назначает лечение офтальмолог.
Диагностикой и лечением демодекса занимается врач дерматолог.
Причины розацеа: клещи и микробы Demodex
Клещи Demodex
Микроскопические Клещи Demodex являются естественной частью микробиома человека — экологического сообщества микроорганизмов, обитающих внутри и на теле. Два вида Demodex обнаружены у человека. Demodex folliculorum живут в волосяных фолликулах, преимущественно на лице, а также в мейбомиевых железах век; Demodex brevis живут в сальных железах кожи.
В то время как Demodex folliculorum обнаруживаются на коже всех людей, они часто встречаются в большем количестве у людей с розацеа. Было много споров о том, является ли их увеличенное количество причиной или результатом розацеа. Однако появляется все больше свидетельств того, что переизбыток Demodex может вызвать иммунный ответ у людей с розацеа или что воспаление может быть вызвано определенными бактериями, связанными с клещами.
Доктор.Фрэнк С. Пауэлл, дерматолог-консультант в больнице Mater Misericordiae в Дублине, Ирландия, отметил, что клещи наиболее многочисленны в тех же областях лица, которые чаще всего поражаются розацеа, — щеках, носу, подбородке и лбу — и в этом большом количестве. количество клещей было обнаружено в биоптатах папул и пустул при розацеа.
Согласно исследованию доктора Мартина Шаллера, доцента дерматологии Университета Людвига-Максимилиана в Мюнхене, Германия, серьезное заражение клещами Demodex , известное как демодекоз, может имитировать симптомы розацеа, но не реагировать на традиционную розацеа. терапия. 13
Доктор Фабьен Фортон, частнопрактикующий дерматолог из Брюсселя, Бельгия, предположила как косвенную, так и прямую роль самих клещей в развитии заболевания. 14 Кожные инфекции и нарушение кожного барьера стимулируют толл-подобные рецепторы, вызывая выработку кателицидина, и жалобы на чувствительную кожу у пациентов с розацеа часто исчезают, когда количество клещей снижается до нормального с помощью лечения, отметила она.
Бактерии
Истинная связь Demodex folliculorum с розацеа может быть связана с отдельной бактерией, связанной с клещами, которая называется Bacillus oleronius .В исследовании, финансируемом NRS, доктор Кевин Кавана и его коллеги из Национального университета Ирландии в Мейнуте обнаружили, что B. oleronius стимулировали воспалительную реакцию у 79 процентов пациентов с подтипом 2 (папулопустулезная) розацеа. 15
Исследователи также отметили, что потенциальная роль бактерий подтверждается тем фактом, что эффективное лечение розацеа включает антибиотики, которые уничтожают B. oleronius , в то время как антибиотики, которые не вредны для этих бактерий, обычно неэффективны при лечении розацеа.
Staphylococcus epidermidis , другой тип бактерий, который обычно присутствует на коже, также может играть роль в развитии розацеа. В исследовании 15 пациентов с розацеа доктор Марго Уитфельд и ее коллеги из больницы Св. Винсента в Сиднее, медицинского центра Монаш в Мельбурне и Королевской больницы Аделаиды обнаружили чистые наросты S. epidermidis в пустулах в девяти из 15 пустул. люди с розацеа подтипа 2 по сравнению с отсутствием чистого роста безупречной кожи на той же щеке.Хотя было изучено только небольшое количество пациентов, увеличение было статистически значимым. 16
Они также обнаружили чистый рост S. epidermidis по краям век у четырех пациентов с розацеа. Несмотря на небольшую выборку, это также было статистически значимым увеличением по сравнению с отсутствием чистого роста, обнаруженного у сопоставимых по возрасту и полу контрольных субъектов.
Исследователи отметили, что эти результаты предполагают, что наличие чистого роста этой бактерии может играть роль в развитии розацеа подтипа 2.Они предположили, что часто более высокая температура кожи лица у пациентов с розацеа была возможным фактором стимулирования чистого роста бактерий, вызывающих пустулы, как продемонстрировано в предыдущем исследовании, финансируемом NRS. Helicobacter pylori , обычно ассоциированный с пептическими язвами и другими желудочными расстройствами, часто считается возможным фактором розацеа, поскольку бактерия синтезирует гастрин, гормон, вызывающий покраснение. Однако недавние исследования не обнаружили статистической разницы в симптомах розацеа между леченными и нелеченными группами, а дальнейшие исследования выявили распространенность H.pylori , чтобы быть аналогичным у пациентов с розацеа и у пациентов без заболевания.
В небольшом пилотном исследовании, опубликованном в виде письма в журнале Американской академии дерматологии , около половины из 63 пациентов с розацеа также имели избыточный рост бактерий тонкого кишечника, или SIBO. 17 После локального лечения СИБР 46 процентов этих пациентов сообщили о заметном улучшении симптомов розацеа. Исследователи отметили, что дальнейшие исследования будут способствовать пониманию потенциальной значимости этих результатов.
Подробнее:
• Введение
• Врожденная иммунная система
• Нервно-сосудистая система
• Сосудистые изменения
• Клещи и микробы Demodex
• Генетика
• Другие теории
• Библиография
клещей Demodex — что это такое и вызывают ли они розацеа?
Демодекс — это вид крошечных клещей, обитающих на млекопитающих. Хотя известно около 65 видов Demodex, только два из них живут на людях: Demodex folliculorum и Demodex brevis.
В этом руководстве мы подробно рассмотрим эти два типа клещей Demodex, их причины и возможные осложнения для здоровья.
Что такое клещи демодекс?
И Demodex folliculorum, и Demodex brevis (тип клещей Demodex, обнаруживаемый у людей) живут внутри или вокруг волосяных фолликулов на лице. Это означает, что они чаще всего находятся на веках и ресницах, питаясь омертвевшими клетками кожи, маслами и гормонами, которые накапливаются вокруг этих областей.
Что вызывает клещей демодекс?
Клещи Demodex естественным образом встречаются на коже человека и также могут передаваться при контакте с кем-либо, у кого они есть. Для большинства людей присутствие этих крошечных насекомых безвредно. Однако у небольшого количества людей большая концентрация клещей Demodex может вызвать нежелательные симптомы и проблемы с кожей, включая розацеа.
Кто подвержен риску заражения клещами Demodex?
Большинство людей являются носителями небольшого количества клещей Demodex и, как следствие, не страдают от каких-либо побочных эффектов.Люди со следующими заболеваниями подвергаются большему риску развития симптомов, связанных с клещами Demodex:
- Ослабленная иммунная система
- Дерматит
- Кожные инфекции
- Алопеция
- Воспалительные виды прыщей
- ВИЧ
Если у вас есть одно из перечисленных выше состояний, рекомендуется поговорить со своим врачом о риске, который могут представлять клещи Demodex.
Каковы симптомы клеща Demodex?
Большинство людей с клещами Demodex являются только носителями.Они не испытывают никаких побочных эффектов и даже не узнают об их наличии.
Большая концентрация клещей может вызвать следующие симптомы:
- Красная, чешуйчатая кожа
- Кожа на ощупь, как наждачная бумага
- Чувство жжения в коже
- Кожный зуд или шелушение
- Повышенная чувствительность кожи
- Экзема
Вызывают ли клещи Demodex розацеа?
По оценке Национального фонда розацеа, у людей с розацеа в 18 раз больше клещей Demodex, чем у среднего человека, не страдающего этим заболеванием.
Розацеа — это воспалительное заболевание кожи, которое вызывает покраснение лица, покраснение и сухие высыпания на лице. Клещи Demodex также могут быть обнаружены в слезных каналах людей с окулярной розацеа, типом розацеа, который поражает глаза.
Вызывают ли клещи Demodex прыщи?
Помимо розацеа, у людей с большим количеством клещей Demodex на лице может быть поставлен диагноз демодекоза, напоминающего акне. Симптомы демодекоза включают:
- Чешуйки вокруг волосяных фолликулов
- Красная кожа
- Чувствительная кожа
- Зудящая кожа
Как диагностировать клеща Demodex?
Клещи Demodex слишком малы, чтобы их можно было увидеть невооруженным глазом.По этой причине врачу необходимо провести биопсию кожи, чтобы диагностировать клещей Demodex.
Биопсия включает исследование небольшого образца кожи под микроскопом. Во время этого процесса врач будет искать симптомы и признаки клеща Demodex, включая чешуйчатую, зудящую и чувствительную кожу.
Примечание: большинство людей с клещами Demodex даже не подозревают об их присутствии. Только если вы начнете испытывать связанные с этим симптомы, необходимо пройти тест на клеща Demodex.
Как лечить клеща Demodex?
Медицинское вмешательство в большинстве случаев клеща Demodex не требуется. Домашние средства включают:
- Ежедневное купание для уменьшения выделения жира, которым питаются клещи
- Мытье волос и ресниц шампунем
- Использование немыльного очищающего средства для лица два раза в день
- Избегайте солнцезащитных кремов, лосьонов и жирных очищающих средств
Если у вас розацеа, вызванная большой концентрацией клещей Demodex, может потребоваться медицинское лечение.Розацеа, вызванная клещами Demodex, обычно распознается не только по покраснению, но и по появлению прыщиков и прыщиков.
Soolantra — это новейшее средство для местного лечения розовых угрей, которое выгодно отличается от альтернативных методов лечения, таких как Finacea, где подозреваемой причиной являются клещи Demodex — узнайте больше на нашей странице Soolantra vs Finacea. Доказано, что соолантра, применяемая один раз в день, значительно уменьшает прыщи в течение четырех недель. Soolantra также имеет очень мало побочных эффектов по сравнению с аналогичными кремами и гелями для местного применения.
Резюме
Клещи Demodex живут у большого количества людей и относительно безвредны. Однако считается, что в большем количестве клещи Demodex вызывают розацеа.
Soolantra и другие препараты для лечения розацеа можно купить в The Independent Pharmacy. После заполнения короткой анкеты, чтобы убедиться, что лекарство безопасно для вас, мы отправим лекарство от розацеа прямо к вашей двери на следующий день.
Источники
https: // www.nhs.uk/conditions/rosacea/causes/
https://www.rosacea.org/patients/causes-of-rosacea/demodex-mites-and-microbes
https://www.ncbi.nlm.nih.gov/pubmed/22933353
https://www.ncbi.nlm.nih.gov/pubmed/20713824
Вазелин по сравнению с маслом чайного дерева и скрабом для мытья лица чайного дерева у пациентов с блефаритом, связанным с превышением нормы демодекса
Карен Анджела Л. Тиусеко, доктор медицины, Рубен Лим Бон Сионг, доктор медицины, Иоганн Майкл Рейес, доктор медицины, и Элеонора Б.Игубан, MD
Блефарит — распространенное, часто хроническое и рецидивирующее глазное заболевание, характеризующееся воспалением края века.1,2 Наиболее частая паразитарная инфекция, вызывающая блефарит, вызывается Demodex folliculorum.1
Клещ Demodex folliculorum класса Arachnida и отряда Acarina — микроскопический, прозрачный, облигатный паразитический организм, который процветает в волосяных клетках человека.3,4,5 Наиболее благоприятно они растут в сальных железах и волосяных фолликулах лица. , веки, лоб, щеки и нос.1 Заражение демодексом вызывает аллергические и воспалительные реакции на кожу, такие как покраснение, выпадение волос и рубцевание, а также вызывает ряд кожных заболеваний, которые в совокупности называются демодекозом или демодицидозом.3,4 Хотя клещи демодекс часто встречаются у пациентов с При хроническом блефарите они также считаются обычными обитателями нормального фолликула ресницы и сальных желез.1 В исследовании, проведенном Arici в 2005 году, было обнаружено, что распространенность клещей Demodex у людей с блефаритом столь же высока, как и в нормальной популяции.1 Считается, что патогенность возникает, когда эти клещи присутствуют в чрезмерном количестве или когда они начинают проникать в дерму, особенно у хозяев с ослабленным иммунитетом 3,4,5
Алехо и Валентон в 1972 году изучали глаза 200 филиппинских пациентов в филиппинской больнице общего профиля. Они обнаружили Demodex folliculorum на веках в 50% случаев, в 88% из которых был диагностирован блефарит.6
De Venecia и Lim Bon Siong в 2010 г. изучали заболеваемость и плотность клещей Demodex у пациентов с нормальными веками, дисфункцией мейбомиевых желез, передним блефаритом и смешанным блефаритом.Результаты показали, что количество клещей демодекса было прямо пропорционально степени блефарита, при этом наибольшее количество клещей было обнаружено у пациентов со смешанным блефаритом. Максимальное количество демодекс, равное 5, было обнаружено у пациентов с нормальными веками, что подтверждает, что демодекс может присутствовать и в нормальной популяции.7
В случаях устойчивого к лечению хронического блефарита предлагается исследование на наличие клещей Demodex, поскольку демодектический блефарит плохо поддается лечению обычными терапевтическими мерами.8 Недавние исследования были сосредоточены на использовании эфирных масел, таких как масло чайного дерева, и их эффективности против клещей.9
Масло чайного дерева — это натуральное эфирное масло, полученное из листьев Melaleuca alternifolia, известное своими противовоспалительными, антибактериальными, противогрибковыми и акарицидными эффектами2,3,10,11,12 Исследование Уильямсона в 2007 году показало Максимальный эффект при использовании масла чайного дерева, обеспечивающий 100% иммобилизацию клещей через 30 минут и 100% смертность через 2 часа.9 Недавнее исследование Гао показало, что клещи Demodex, устойчивые к нескольким различным антисептическим растворам, были восприимчивы к маслу чайного дерева in vitro в зависимости от дозы. Было показано, что еженедельный скраб для век с использованием 50% масла чайного дерева и ежедневный скраб для век с шампунем чайного дерева эффективно устраняет глазной демодекс как in vivo, так и in vitro11
Вазелин представляет собой полупрозрачную полутвердую смесь углеводородов, температура плавления которой превышает температуру тела.13 Он часто служит носителем или основой для множества косметических кремов и мазей, в том числе тех, которые используются для глаз.14 В течение многих лет появлялись многочисленные анекдотические сообщения, в которых предлагалось использовать его при удушении головных вшей. Такано-Ли и др. Обнаружили, что живые вши, обработанные вазелином, имели значительно меньшую выживаемость, чем те, которых лечили другими домашними средствами. Яйца вшей, обработанные вазелином, имели меньше шансов вылупиться, чем яйца, обработанные водой.15 Местное исследование (Lipana, et al. Эффективность и безопасность вазелина по сравнению с шампунем с перметрином 1% при лечении педикулеза головы; неопубликовано), проведенное в В 2009 году был сделан вывод о том, что окклюзия кожи головы с вазелином сравнима с эффективностью излечения 1% -ного шампуня с перметрином при использовании один раз в неделю в течение 3 недель для лечения головных вшей.
Вазелин также показал свою эффективность при лечении блефарита, вызванного педикулезом пальпебрарум, заражения век головными вшами. Нанесение вазелина (вазелин) на основание век проводилось два раза в день в течение одной недели с последующим полным уничтожением гнид и вшей. 16 Исследований с использованием вазелина в качестве возможного лечения блефарита, вызванного демодексом, не проводилось.
В этом исследовании мы определили эффективность скраба для век с вазелином по сравнению с скрабом для век с маслом чайного дерева и гелем для умывания чайного дерева у пациентов с симптоматическим блефаритом, связанным с показателями демодекса выше нормы.В частности, мы определили эффективность каждого двухнедельного скраба век с маслом чайного дерева и ежедневного скраба век с умыванием для лица чайного дерева по сравнению с ежедневным скрабом век с вазелином. Мы сравнили клинические признаки и симптомы этих пациентов до и после лечения и определили любые побочные эффекты схемы лечения.
МЕТОДОЛОГИЯ
Это исследование было рассмотрено и одобрено комиссией по этике Университета Филиппин — Филиппинская больница общего профиля (Утверждение ERB № OVS 2011-05-27-075).Информированное согласие было подписано каждым пациентом перед включением в исследование.
Пациенты в возрасте от 18 до 90 лет любого пола, которые консультировались в Общей клинике отделения офтальмологии и визуальных наук Филиппинской больницы общего профиля в течение 3 месяцев, и с симптоматическим передним блефаритом (AB), мейбомиевой железы В исследование были включены дисфункция (MGD) или смешанный блефарит (MB). Пациенты с активной глазной инфекцией или воспалением, отличным от блефарита, с аномалиями век или ресниц, с предыдущей историей травмы век или хирургических операций, химического ожога глаза, синдромом Стивена Джонсона, глазным рубцовым пемфигоидом и аналогичными состояниями, а также пациенты, получающие любую форму глазного топика. лекарства, за исключением искусственной слезы в течение последних 3 месяцев, с известной аллергией на любой компонент исследуемых препаратов, с любыми формами ограничений, которые могут помешать применению лечения, и которые не могут завершить весь период наблюдения, были немедленно исключены из изучение.Общая информация о пациентах, глазная симптоматика и клинические данные регистрировались в стандартной форме для сбора данных. Также были сделаны цифровые фотографии краев крышки.
Образец ресниц был взят модифицированным методом Coston для эпиляции ресниц. Перед забором в каждый глаз закапывали одну или две капли 0,5% гидрохлорида пропаракаина (Alcaine, Alcon Inc., Техас, США). И верхнее, и нижнее веко были разделены на 2 половины, носовую и височную. Используя щипцы для эпиляции, две несмежные ресницы были случайным образом выбраны из носовой и височной половин верхнего и нижнего века, в общей сложности выборка составила 8 ресниц на глаз.По возможности, ресницы с воротничками / цилиндрической перхотью подвергались эпиляции. Ресницы обоих глаз закрепляли на предметном стекле: ресницы верхнего и нижнего века правого глаза располагали с левой стороны предметного стекла, а ресницы левого глаза — с правой стороны. Раствор флуоресцеина, полученный путем растворения полосок флуоресцеина в 0,9 физиологическом растворе, наносили на предметное стекло до тех пор, пока все ресницы не будут полностью погружены. Поверх смонтированного образца помещали покровное стекло.
Количество клещей Demodex определяли на основании его морфологии (рисунки 1A и 1B) и подсчитывали вручную с помощью светового микроскопа (Nikon YS100). Пациенты с количеством демодекса (DC) <5 были исключены из исследования, в то время как пациенты с DC ≥5 были случайным образом назначены один из двух конкретных режимов лечения: (1) скраб для век с маслом чайного дерева (TTO) и гель для умывания чайного дерева (TT). (контрольная группа, The Body Shop®) или (2) скраб для век вазелином (исследуемый препарат, Apollo Pure Petroleum Jelly®).Рандомизация была достигнута с помощью интернет-программы рандомизации (Research Randomizer, http://www.randomizer.org/form.htm), а группы лечения были распределены соисследователем (EBI) для обеспечения слепоты исследования. Глазная симптоматика и состояние ресниц регистрировались каждые 2 недели. Скраб для век с TTO или вазелином проводился соисследователем (EBI) в клинике во время первого визита, а затем с 2-недельными интервалами в течение 6 недель. Пациентам было рекомендовано ежедневно наносить средство для умывания TT или вазелин дома через определенные интервалы времени, а также рекомендовали заполнять дневник с указанием даты и времени применения лечения.Этот дневник лечения приносили в клинику при каждом последующем наблюдении и показывали соисследователю (EBI).
По истечении 6 недель был проведен забор ресниц с использованием того же модифицированного метода Костона. Была записана постобработка DC и сделаны цифровые фотографии век.
Основными критериями исхода были подсчеты демодекса до и после лечения. Вторичные критерии оценки включали оценку симптомов до и после лечения, а также любые побочные эффекты, отмеченные во время и после лечения.Успешное лечение подтверждалось любым снижением количества демодекс после 6 недель лечения. С другой стороны, неэффективность лечения была объявлена, когда количество демодекса оставалось таким же или увеличивалось после лечения.
Скраб для век с маслом чайного дерева (TTO)
Скраб для век с маслом чайного дерева (TTO) применялся в клинике во время первого визита, а затем с интервалом в 2 недели в течение 6 недель. После закапывания капли 0,5% гидрохлорида пропаракаина (Alcaine®) в глаз пациента стерильный аппликатор с ватным наконечником, смоченный в TTO, был использован для очистки ресниц от корней до кончиков в общей сложности 6 движений.Через 5 минут использовали сухой аппликатор с ватным наконечником для удаления излишков ВП и любой цилиндрической перхоти, заметной на ресницах. Еще через 5 минут аналогичным образом наносили второй скраб для крышки TTO. Глаз промывали 0,9 раствором NaCl, если в течение всей процедуры отмечалось раздражение глаз.
Скраб для лица с экстрактом чайного дерева (TT)
Пациентам было предложено смешать 0,5 мл средства для умывания TT с водопроводной водой дома. С закрытыми глазами и средними пальцами веки массировали со средним давлением в течение 3-5 минут.Затем кожу промывали водопроводной водой и сушили полотенцем. Этот режим применялся дважды в день в течение 6 недель.
Скраб для крышек с вазелином
Скраб для крышек с вазелином проводился соисследователем (EBI) в клинике во время первого визита, а затем с 2-недельными интервалами в течение 6 недель. После закапывания капли 0,5% гидрохлорида пропаракаина (Alcaine®) в глаз пациента стерильный аппликатор с ватным наконечником и вазелином использовался для очистки ресниц от корней до кончиков в общей сложности 6 движений.Через 5 минут использовали сухой аппликатор с ватным наконечником для удаления излишков вазелина и любой цилиндрической перхоти, заметной на ресницах. Еще через 5 минут аналогичным образом наносили второй скраб для крышки с вазелином. После 10 минут отдыха была нанесена третья крышка с вазелином. Глаз промывали 0,9 раствором NaCl, если в течение всей процедуры отмечалось раздражение глаз.
Пациенты были проинструктированы делать скраб для век вазелином в домашних условиях после 15 минут теплых компрессов для век.Этот режим проводился три раза в день в течение 6 недель.
Данные между двумя группами оценивались с помощью t-критерия, где p <0,05 считалось статистически значимым.
РЕЗУЛЬТАТЫ
Изначально в исследование были включены двадцать семь (27) пациентов; 12 имели DC <5 и были исключены из лечения. Вместо этого им было рекомендовано стандартное лечение. Остальные 15 пациентов были случайным образом распределены в одну из групп лечения. Тринадцать (13) завершили 6-недельное наблюдение, а двое (2), принадлежащих к группе чайного дерева, выбыли из исследования из-за сопутствующих заболеваний.
Из 13 пациентов, которые завершили свое последующее наблюдение, 5 были из группы чайного дерева, а 8 — из группы вазелина. Среди этих 8 пациентов 2 мужчин и 11 женщин в возрасте от 40 до 74 лет.
Скраб для век с маслом чайного дерева (TTO) и гелем для умывания чайного дерева (TT)
У всех 5 пациентов, отнесенных к группам мытья лица TTO и TT, клинически имелись ресницы с перхотью, рассыпанной от основания к различным частям стержня. Заметно присутствовали диффузные воротнички или цилиндрическая перхоть и корки.У двух из этих пациентов (случаи 2 и 3) были закупорены отверстия мейбомиевых желез, которые при надавливании на веки производили мутный сырный секрет.
До начала лечения у всех пациентов было раздражение глаз, зуд и ощущение инородного тела. Некоторые пациенты испытали дополнительные симптомы тяжести век, временного затуманивания зрения, покраснения и слезотечения. После 6 недель ежедневного скраба век с умыванием для лица TT и клинического применения TTO каждые 2 недели все пациенты в группе отметили общее улучшение своих симптомов, характеризующееся субъективным снижением тяжести и частоты (Таблица 1).Однако симптомы сохранялись у 4 из 5 пациентов, несмотря на лечение, особенно раздражение глаз, зуд и ощущение инородного тела. Один пациент (Случай 3) сообщил о полном исчезновении всех глазных симптомов через 6 недель лечения.
Взятие пробы ресниц после 6 недель скраба век с TTO и TT для умывания лица показало увеличение DC в случае 1 с количества предварительной обработки 5 до DC 8, а также увеличение DC в случае 5 с 9 до 14. Случаи 2, 3 и 4 показали противоположные результаты, с уменьшением DC после лечения (рис. 2).Полное уничтожение клещей Demodex не наблюдалось ни у одного из пациентов, получавших TTO и TT для умывания лица.
При биомикроскопии с щелевой лампой ресницы в случаях 1, 4 и 5 все еще были покрыты материалом, напоминающим перхоть, и спорадическими воротничками или цилиндрической перхотью, в то время как налет больше не ценился. Несмотря на жалобы на некоторые глазные симптомы, ресницы пациента из Случая 2 не показывали признаков блефарита к концу 6 недель, а устья мейбомиевых желез выглядели чистыми и прозрачными к 4-й неделе лечения.К концу 6-недельного периода лечения у пациента 3 были нормальные ресницы (рис. 3).
Пилинг крышки с TTO, проводимый в клинике с 2-недельными интервалами, вызывал легкое раздражение у одного из пациентов во время одного из посещений. Это было быстро облегчено непрерывным орошением солевым раствором. При последующих наблюдениях раздражения глаз не наблюдалось. Применение ТТО у других пациентов в целом хорошо переносилось без осложнений.
Ежедневный скраб для век с умыванием TT, проводимый три раза в день в течение шести недель, не привел к серьезным побочным реакциям.Однако 2 из 5 пациентов сообщили о покраснении глаз и ощущении покалывания сразу после чистки век, которые прошли спонтанно без дальнейших осложнений.
Скраб для крышек с вазелином
При первичном осмотре у 3 пациентов с диагнозом «передний блефарит» (случаи 8, 9 и 11) был обнаружен шелушащийся материал, напоминающий перхоть, и налет, рассеянный по ресницам. Цилиндрическая перхоть от беловатого до желтоватого оттенка наблюдалась у основания многочисленных ресниц. У 5 других пациентов со смешанным блефаритом (случаи 6, 7, 10, 12 и 13) были обнаружены дополнительные признаки закупорки отверстий мейбомиевых желез.
До лечения вазелином 7 из 8 пациентов жаловались на раздражение век, зуд, временное затуманивание зрения и слезотечение. Дополнительные симптомы включали комбинацию следующего: тяжесть век, ощущение липкости век, слизистые выделения и покраснение. После ежедневного скраба век два раза в день вазелином и применения того же лечения с 2-недельными интервалами в клинике у всех пациентов наблюдалось уменьшение количества, частоты или тяжести симптомов (таблица 2).Симптомы, которые сохранялись у этих пациентов даже после лечения в течение 6 недель, включали раздражение глаз (n = 2), ощущение инородного тела (n = 3), слезотечение (n = 3) и зуд (n = 4). В случае 6 все еще сообщалось о периодическом покраснении, а в случае 7 по-прежнему жаловались на тяжесть век, несмотря на лечение, хотя тяжесть и частота этих симптомов также снизились. В случае 9 не сообщалось об отсутствии симптомов блефарита после лечения.
Эпиляция ресниц после 6 недель использования скраба для крышек вазелином показала нулевое значение DC для случая 6.У одного пациента был одинаковый DC 8 до и после лечения (Случай 11), а у другого было увеличение DC с 6 до 9 после лечения. Остальные пациенты (Случаи 7, 8, 9, 10, 12 и 13) имели различную степень снижения DC через 6 недель лечения (рис. 4).
При осмотре их ресниц по-прежнему обнаруживалась цилиндрическая перхоть и корки (n = 7) (рис. 5). Хотя у большинства пациентов сохранились симптомы, снижение DC после лечения (или, как в случае 6, полное уничтожение клещей) могло привести к общему улучшению их симптомов.Только у одного пациента (случай 8) к концу лечения веки были нормальными. У всех пациентов с первоначально диагностированным смешанным блефаритом через 6 недель лечения были чистые отверстия мейбомиевых желез.
Очистка крышки с вазелином не вызвала каких-либо значительных побочных реакций. Два пациента (случаи 6 и 7) сообщили о ощущении липкости сразу после скраба век, которое продолжало ощущаться даже через несколько минут после нанесения. В случае 6 также жаловались на периодическое покраснение, а в случае 11 наблюдалось ощущение покалывания, которые прошли спонтанно без дальнейших осложнений.
Скраб для век с TTO и TT для умывания по сравнению с вазелином
Средняя разница в количестве Demodex до и после обработки TTO и TT для умывания лица значительно отличалась от таковой с вазелином (t-значение 3,384> 2,447; p <0,05), принимая во внимание неравные размеры выборки между двумя группами. Дальнейший анализ показал, что использование скраба для век с вазелином вызывало статистически значимое снижение количества демодекс после 6 недель лечения по сравнению со скрабом для век с использованием TTO и TT для умывания лица (t-значение 3.384> 1,943, р <0,05).
ОБСУЖДЕНИЕ
В случаях резистентного к лечению хронического блефарита предлагается исследование на наличие клещей Demodex, поскольку демодектический блефарит плохо поддается традиционным терапевтическим мерам.8 Лечение переднего и заднего блефарита обычно включает наложение теплых компрессов, гигиену век с вертикальным массаж век и скрабирование разбавленным детским шампунем или имеющимися в продаже очищающими средствами для лица, а также использование местных антибиотиков, таких как эритромицин или бацитрацин, или противовоспалительных средств, таких как кортикостероиды и циклоспорин.2 При блефарите, вызванном демодексом, добиться успешного лечения может быть труднее. Предлагаемые режимы терапии включают применение местных акарицидов, таких как 4% пилокарпин HCl, 2% метронидазол и 1% мазь с оксидом ртути, которые доказали свою эффективность в уменьшении симптомов блефарита и уменьшении количества демодексов. Однако в исследовании, проведенном Inceboz в 2009 году8, лечение этими препаратами не улучшило симптомы у небольшой группы пациентов. Таким образом, необходимы новые методы лечения и дальнейшие исследования.
Хотя использование масла чайного дерева и шампуня чайного дерева широко доказало свою эффективность при лечении блефарита, связанного с демодексом, на Филиппинах они до сих пор не используются в качестве стандарта лечения хронических случаев блефарита, при заражении демодексом. подозревается. В значительной степени это может быть связано с тем, что масляные продукты чайного дерева слишком дороги и не широко доступны на рынке. Эпиляция ресниц для проверки возможного заражения демодексом также не является частью стандартного протокола при хронических или упорных случаях блефарита.Таким образом, обычное лечение любой формы блефарита (теплые компрессы, массаж век с применением мазей с антибиотиками) по-прежнему обычно назначают пациентам, несмотря на неудовлетворительные результаты в прошлом опыте. В исследовании, проведенном Гао, подсчет Demodex семи пациентов, которые практиковали скраб для век разбавленным детским шампунем, не достиг нуля через 40–350 дней. В двух из этих случаев даже наблюдалось увеличение количества демодекс 11
Пациенты с хроническим блефаритом, вызванным Demodex, могут иметь признаки и симптомы, типичные для любой формы блефарита, такие как покраснение, зуд, трихиаз, мадароз, ощущение инородного тела, эпифора и светобоязнь.3 В 13 случаях, о которых мы сообщали в этом исследовании, все пациенты жаловались на раздражение век и зуд, которые сохранялись в той или иной степени даже после лечения скрабом для век с маслом чайного дерева и средством для умывания или вазелином. Исследование De Venecia и Lim Bon Siong показало, что среди всех исследованных глазных симптомов только раздражение век коррелировало с высоким количеством клещей Demodex, которое было определено как наличие среднего количества клещей Demodex более 9.7 Как клещи Demodex вызывают раздражение век. считается, что это связано с множеством факторов.Обычно считается, что аллергические и воспалительные реакции кожи век на выделения и откладываемые клещами яйца вызывают раздражение век при демодекозном блефарите. Прикусного аппарата Демодекса также может быть достаточно, чтобы вызвать раздражение век. Эти клещи выделяют липолитические ферменты, которые помогают переваривать кожный жир, вызывая закупорку сальных желез. Это может затем привести к развитию вторичной инфекции и усилению нормального иммунного ответа хозяина.17
Хотя все пациенты в этом исследовании сообщили об общем улучшении своих симптомов после лечения, симптомы все еще сохранялись у большинства пациентов в конце 6 недель по нескольким причинам.Во-первых, ни чайное дерево, ни вазелин не уничтожили всех клещей Demodex. Во-вторых, могут присутствовать другие этиологические агенты, отличные от этих паразитов. В-третьих, нестрогое соблюдение режима терапии могло не позволить лекарствам полностью подействовать. Наконец, наша эмпирическая дозировка или график применения могли привести к неадекватному лечению.
Масло чайного дерева доказало свою эффективность в уничтожении клещей Demodex. Гао и др. Продемонстрировали, что еженедельный скраб для век с использованием 50% масла чайного дерева и ежедневный скраб для век с шампунем чайного дерева эффективно устраняют глазной демодекс как in vivo, так и in vitro.10,12 Скраб для век с маслом чайного дерева ослабляет цилиндрическую перхоть и стимулирует миграцию клещей Demodex из этой цилиндрической перхоти, внедрившейся в кожу век. инфильтрация и васкуляризация роговицы, а также фликтенулоподобные поражения. В том же исследовании Гао у пяти пациентов, получавших ту же схему лечения чайного дерева, количество демодекса упало до нуля в течение 3 недель.Еще у 2 пациентов количество демодекса упало до нуля в течение 4 недель после получения того же лечения.12 Williamson et al. определили, что масло чайного дерева вызывает 100% иммобилизацию клещей через 30 минут и 100% смертность через 2 часа in vitro.9
У 5 пациентов, которые использовали скраб для век с TTO и TT для умывания лица, были противоположные результаты с точки зрения подсчета Demodex. Только у 3 из этих пациентов было снижение количества демодекса: DC с 8 до 1 (снижение на 87,5%) для случая 2, DC с 6 до 5 (уменьшение 16,67%) и DC с 33 до 22 (33.Снижение на 33%) для случая 4. С другой стороны, количество демодекса у 2 пациентов увеличилось после скраба век с помощью режима чайного дерева: DC увеличился с 5 до 8 для случая 1, с 5 до 6 для случая 3 и с 9 до 14 для случая 5. Хотя это увеличение количества демодекс было объективно отмечено, эти пациенты все же показали улучшение как симптоматически, так и клинически. Эти пациенты приходили на назначенное плановое применение TTO в клинике каждые 2 недели и заявляли о строгом соблюдении ежедневного режима скраба век с TT для умывания лица, о чем свидетельствуют записи в их дневниках лечения.Хотя неидеальное соответствие все еще может быть возможным объяснением, это открытие могло быть результатом взаимодействия других факторов. Предыдущие исследования использования масла чайного дерева для искоренения глазного демодекса in vivo рекомендовали использование шампуня чайного дерева, который может иметь другой состав или быть более концентрированным, чем состав для умывания TT, который мы использовали в этом исследовании. Используемая жидкость для умывания TT (The Body Shop®) содержала 5% масла чайного дерева, которое может быть, а может и не быть меньше, чем использовалось в предыдущих исследованиях, но которое было наиболее широко доступным в своем роде на текущем рынке.Если бы использованные концентрации были меньше, можно предположить, что полное искоренение может быть достигнуто более чем через 3-4 недели, как показал Гао.
Предыдущие исследования рекомендовали еженедельный скраб для офисных век с TTO, чтобы ослабить шелушащийся материал, похожий на перхоть, и стимулировать миграцию клещей Demodex из фолликулов ресниц.12 В этом исследовании применение TTO в клинике проводилось только с 2-недельными интервалами. снизить вероятность отсева. Это также могло повлиять на DC этих пациентов.
Цилиндрическая перхоть (ЦП), представляющая собой скопления липидов и кератина, образующих отдельные манжеты, окружающие корни ресниц, характерна для демодектического блефарита. Рукава впоследствии образуются, когда эти фибринозные чешуйчатые манжеты расширяются и охватывают стержень ресницы.2,10 Гао обнаружил, что у пациентов с диффузной цилиндрической перхотью (CD обнаруживается в> 10 ресницах) количество демодекса значительно выше, чем у пациентов со спорадической цилиндрической перхотью (CD в <10 ресницах), что позволяет предположить, что наличие CD может быть патогномоничным для блефарита, вызванного демодексом.10
Модифицированный метод отбора ресниц Coston позволил провести адекватный отбор образцов клещей Demodex, выбрав ресницы со значительным CD как до, так и после лечения. Это также позволило хорошо визуализировать паразитов под световым микроскопом с использованием флуоресцеинового красителя, чтобы обеспечить желтоватый и полупрозрачный контраст против клещей. Флуоресцеиновый краситель также вызывал расширение и растворение компактных и непрозрачных CD, что облегчало идентификацию клещей. Действительно, взятие образцов ресниц с CD в этом исследовании обычно выявляет по крайней мере 1 клеща внутри или рядом с эпилированным фолликулом ресниц (Рисунки 1C и 1D).Хотя этот метод отбора проб ресниц использовался в данном исследовании, занижение количества клещей Demodex все еще может быть одним из факторов, объясняющих увеличение DC после лечения режимом чайного дерева.
Только у 1 пациента (Случай 6) демодекс полностью искоренился, о чем свидетельствует снижение DC с 5 до 0 (100%) после лечения вазелином в течение 6 недель. У пяти из восьми пациентов, получавших вазелин, количество Demodex снизилось в той или иной степени через 6 недель: в случае 7 с 16 до 6 (62.5%), вариант 8 с 8 до 1 (87,5%), случай 10 с 13 до 11 (15,38%), случай 12 с 5 до 3 (40%) и случай 13 с 23 до 15 (34,78%). Противоречивые результаты в этой группе можно было увидеть в случае 11, в котором количество клещей Demodex оставалось прежним — 8 даже после лечения, и в случае 9, в котором количество клещей Demodex немного увеличилось с 6 до 9. Эти результаты показали, что вазелин может иметь некоторый акарицидный эффект. , но пока преждевременно делать какие-либо окончательные выводы, поскольку в исследовании участвовало всего 8 случаев, а результаты по количеству демодекса после лечения противоречивы.С этими результатами снова может повлиять выборка ресниц. Поскольку в предыдущих исследованиях не предпринималось попыток использования вазелина для лечения демодектического блефарита, возможно, придется определить его надлежащий график дозирования. Возможно, можно будет провести исследования in vitro для дальнейшего установления его точной патогенности на клещей и возможной продолжительности его проявления акарицидным действием. Такано-Ли постулировал удушающее действие вазелина на вшей, а также его способность уменьшать вылупление из яиц вшей.15 Если предположить такой же эффект у клещей, можно удалить только Demodex, присутствующий в стержнях ресниц. Его способность проникать глубоко в фолликул ресниц, где процветает и размножается большинство клещей Demodex, остается неизвестной. Это очевидное преимущество клинического применения TTO, которое, как было доказано, стимулирует миграцию паразита из корней ресниц, делая их более доступными14.
Исследование, проведенное Цуботой, продемонстрировало эффективность безводного петролатума при лечении синдрома сухого глаза.
Нанесение мази на нижнее веко два раза в день с помощью аппликатора с ватным наконечником привело к снижению скорости испарения слезы, улучшению частоты моргания и общим лучшим оценкам субъективной оценки.19 Это может объяснить, почему пациенты принимали вазелин. Группа, которая первоначально жаловалась на ощущение инородного тела и / или временное затуманивание зрения до начала применения скраба для век вазелином, наблюдала уменьшение выраженности или полное исчезновение этих симптомов.Поскольку вазелин является по существу липофильным, его взаимодействие с липидным слоем слезы могло способствовать стабильности слезной пленки, уменьшая таким образом симптомы блефарита, связанные с сухостью глаз, такие как ощущение инородного тела и временное затуманивание зрения.
Сохранение глазных признаков и симптомов блефарита, несмотря на лечение вазелином и режимом чайного дерева, является доказательством того, что блефарит может быть вызван не одной, а, возможно, одновременной и сопутствующей инфекцией.Исследование De Venecia и Lim Bon Siong показало, что более 90% пациентов с передним и смешанным блефаритом были положительными на Staphylococcus aureus и epidermidis при посеве.7
Таким образом, скраб для век с вазелином вызывал значительное снижение количества демодекс по сравнению со скрабом для век с маслом чайного дерева и гелем для умывания чайного дерева (t-значение 3,384> 1,943, p <0,05). Вазелин может иметь некоторое влияние на искоренение клещей Demodex в случаях блефарита, вызванного Demodex.Его способность вызывать убийство вшей и гнид, о которых говорилось в предыдущих исследованиях, может иметь аналогичный эффект на клещей. Однако его способность стимулировать миграцию этих клещей из глубины фолликулов ресниц, что можно наблюдать при применении масла чайного дерева, остается неизвестной. Хотя скраб для век с вазелином и скраб для век с маслом чайного дерева и гель для умывания чайного дерева вызвали снижение количества демодекса и уменьшение частоты и тяжести глазных симптомов после 6 недель лечения, наличие некоторых противоречивых данных позволяет предположить что следует начать дальнейшие исследования с большим количеством пациентов для дальнейшей проверки силы этих результатов.Ни при одном из режимов лечения серьезных побочных реакций не наблюдалось.
СПИСОК ЛИТЕРАТУРЫ
1. Ариси М.К., Шумер З., Токер М.Л. и др. Распространенность Demodex folliculorum у пациентов с блефаритом и у здорового населения. Офтальмологический эпидемиол 2005; 12: 287-290.
2. Американская академия офтальмологии. Блефарит. Рекомендации Preferred Practice Pattern®. 2008.
3. Дивани С., Барпакис К., Капсалас Д. Хронический блефарит, вызванный клещами Demodex folliculorum. Цитопатология 2009; 20: 343-
344.
4. Сюй СК, Сюй ММ, Ли Джи. Демодекоз: клинико-патологическое исследование. J Am Acad Dermatol 2009; 60: 453-62.
5. Forton F, Germaux MA, Brasseur T, et al. Демодекоз и розацеа: эпидемиология и значение в повседневной дерматологической практике. J Am Acad Dermatol 2005; 52: 74-87.
6. Alejo RLT, Valenton MJ, Abendanio R. Заражение век Demodex folliculorum у филиппинцев. Филипп Дж. Офтальмол 1972; 4: 110-3.
7. De Venecia AB, Lim Bon Siong R. Demodex sp. инвазия при переднем блефарите, дисфункции мейбомиевых желез и смешанном блефарите.Филипп Дж. Офтальмол 2011; 36: 15-22.
8. Инцебоз Т., Яман А., Овер Л. и др. Диагностика и лечение демодектического блефарита. Türkiye Parazitoloji Dergisi 2009; 33: 32-36.
9. Уильямсон Э.М., Пристли С.М., Берджесс И.Ф. Исследование и сравнение биологической активности выбранных эфирных масел в отношении человеческих вшей и клещей домашней пыли. Fitoterapia 2007; 78: 521-525.
10. Gao Y, Di Pascuale MA, Li W, et al. Клиническое лечение демодекоза глаз скрабом век с маслом чайного дерева. Роговица 2007; 26: 136-143.
11. Gao Y, Di Pascuale MA, Baradaran-Rafii A, et al. In vitro и in vivo уничтожение глазного демодекса маслом чайного дерева. Br J Ophthalmol 2005; 89: 1468-1473.
12. Kheirkhah A, Casas V, Li W, et al. Роговичные проявления глазной инвазии Demodex. Am J Ophthalmol 2007; 143: 743-749.
13. Wikepedia. Вазелин. 7 января 2013 г .: http: // en.wikipedia.org/wiki/Petroleum_jelly (по состоянию на 30 января 2012 г.).
14. Юникорн Петролеум Индастриз. Вазелин: http: // www. unijell.com/petroleum-jelly.html (по состоянию на 30 января 2012 г.).
15. Такано-Ли М., Эдман Дж. Д., Малленс Б. С., Кларк Дж. М.. Домашние средства для борьбы с головными вшами: оценка домашних средств для борьбы с головными вшами у человека, Pediculus humanus capitis (Anoplura: Pediculidae). J Pediatr Nurs 2004; 19: 393-398.
16. Ebeigbe JA, Osaiyuwu AB. Педикулез пальпебрама изначально диагностирован как блефарит. С Афр оптом 2009; 68: 91-93.
17. Английский FP, Nutting WB. Демодекоз офтальмологического характера. Am J Ophthalmol 1981; 91: 362-372.
18.Kheirkhah A, Blanco G, Casas V, et al. Флуоресцеиновый краситель улучшает микроскопическую оценку и подсчет демодекса при блефарите с цилиндрической перхотью. Cornea 2007; 26: 697-700.
19. Цубота К., Монден Ю., Яги Ю., Гото Е., Шиммура С. Новое лечение сухого глаза: эффект кальциевой мази через доставку кожи век. Br J Ophthalmol 1999; 83: 767-770.
Розацеа: эксперты дерматологии взвешивают
Ежедневное здоровье: Как вы думаете, что является причиной розацеа? Как вы думаете, какую роль играют клещи Demodex в развитии розацеа?
Джессика Ву, доктор медицины (drjessicawu.com)
Нет единого мнения о точной причине розацеа, но я думаю, что аномальная иммунная система может быть обычным путем, вызывающим знакомые симптомы, которые мы видим. Некоторые исследования показали увеличение количества клещей Demodex folliculorum у пациентов с розацеа, и считается, что клещи или бактерии, живущие на клещах, могут вызывать розацеа, но чрезмерный рост может быть результатом воспаления и увеличения выработки масла, а не основной причиной.
Недавние исследования показывают, что у людей с розацеа изменен иммунный ответ кожи. Это делает их более чувствительными, чем другие, к множеству факторов, включая тепло, ультрафиолетовые лучи, бактерии, средства по уходу за кожей и определенные продукты. Исследования показали, что у людей с розацеа аномально высокий уровень пептида (фрагмента белка), называемого кателицидином, в кровотоке. Кроме того, этот пептид отличается у людей с розацеа. Эти пептиды вызывают образование новых кровеносных сосудов (что приводит к покраснению и сосудистым звездочкам), а также воспаление (приводящее к прыщам, шишкам и высыпаниям).Как только мы выясним, как нормализовать этот измененный иммунный ответ, у нас появятся более эффективные методы лечения розацеа.
Николас Перриконе, доктор медицины (perriconemd.com)
Розацеа — хроническое заболевание кожи, которое чаще встречается у женщин, чем у мужчин. Обычно он появляется в среднем возрасте или позже, и наибольшему риску подвержены люди, которые легко краснеют и / или имеют светлую кожу. Многие кожные заболевания, включая акне и розацеа, являются системными воспалительными заболеваниями, которые, как правило, передаются по наследству.Розацеа характеризуется расширенными капиллярами (крошечными кровеносными сосудами, соединяющими артерии с венами, которые переносят кислород и питательные вещества к отдельным клеткам) на поверхности кожи. Другие симптомы розацеа включают утолщение кожи, прыщи, шишки и стойкое покраснение, в первую очередь на лбу, носу, скулах и подбородке. Розацеа также может вызывать дискомфорт и жжение в глазах и на веках. Хотя симптомы розацеа будут приходить и уходить, к сожалению, розацеа остается проблемой на всю жизнь. Клещи Demodex являются одним из факторов, упоминаемых в литературе по дерматологическим исследованиям как причинные; однако это заболевание является многофакторным, и последний общий путь — воспаление.
Элизабет Танци, доктор медицинских наук (skinlaser.com)
Да, клещи Demodex действительно играют роль в развитии розацеа, но не являются единственной причиной. Розацеа — это хроническое заболевание кожи, которое характеризуется хроническим воспалением, которое впоследствии приводит к покраснению лица, капиллярам, прыщам и грубой текстуре кожи.
Говард Мурад, доктор медицины (murad.com)
Хотя точная причина розацеа неизвестна, на протяжении многих лет развивались различные теории о происхождении заболевания.Розацеа — это воспалительное заболевание, при котором кровеносные сосуды лица расширяются слишком легко, а увеличение количества крови у поверхности кожи делает кожу красной и покрасневшей. Различные факторы — так называемые триггерные факторы — могут усилить эту реакцию покраснения и дополнительно вызвать появление прыщей, часто в более красной области центральной части лица. Это может быть связано с факторами, связанными с кровотоком, кожными бактериями, микроскопическими кожными клещами (демодекс), раздражением фолликулов, солнцем, повреждением соединительной ткани под кожей, аномальной иммунной или воспалительной реакцией или психологическими факторами.Ни одна из этих возможностей не была доказана; хотя в ходе недавних исследований были выявлены потенциальные воспалительные пути, в том числе иммунный ответ, вызываемый антимикробным белком, известным как кателицидин. Недавнее исследование также показало, что определенные бактерии, присутствующие на безвредных клещах Demodex, могут вызывать воспалительную реакцию у пациентов с розацеа.
Макрен Алексиадес-Арменакас, доктор медицины (drmacrene.com)
В первую очередь, реактивность сосудов — тенденция к покраснению — является основной причиной [розацеа].Со временем это превращается в прыщики, похожие на ульи, и в конечном итоге рубцы на коже. Было высказано предположение, что клещи приживаются после того, как розацеа довольно прогрессирует. Однако неудивительно, если клещи действительно вызывают заболевание или его обострение у части людей.
Деннис Гросс, доктор медицины (dennisgrossmd.com)
Точная причина розацеа была бесконечным источником споров в медицинском сообществе, но известно, что она имеет как бактериальный, так и воспалительный компоненты.Люди со светлой кожей более склонны к этому, и это действительно семейное заболевание. Его симптомы включают диффузное покраснение (покраснение), сломанные капилляры и воспаленные шишки или прыщи, поэтому его часто путают с прыщами.
Жанетт Граф, доктор медицины (askdrgraf.com)
Розацеа — это воспалительный процесс, не имеющий специфической этиологии; более вероятно, что здесь задействовано несколько факторов, таких как пребывание на солнце, генетика, гормоны и история болезни, и это лишь некоторые из них. Клещи Demodex гораздо чаще встречаются у пациентов с розацеа, чем у контрольных групп без розацеа.Клещи Demodex, вероятно, размножаются в среде увеличенных кровеносных сосудов и изменений соединительной ткани при розацеа.
Нил Сэдик, доктор медицины (sadickdermatology.com)
Причина розацеа довольно неясна. Это может быть генетическая предрасположенность. Клещи Demodex являются вторичным симбиотическим свидетелем, а не патогенетическим причинным фактором.
Marta Rendon, MD (drrendon.com)
Окончательная причина розацеа все еще неизвестна; однако есть много факторов, которые могут усугубить или спровоцировать его.Примерами триггеров являются стресс, физические нагрузки, пребывание на солнце и определенные продукты, такие как острая пища и алкоголь. Клещи Demodex также участвуют в качестве возможного триггера у некоторых пациентов с розацеа.
Х.Л. Гринберг, доктор медицины (lasvegasdermatology.com)
Есть много возможных причин розацеа: от того, что кровеносные сосуды находятся ближе к поверхности у людей с розацеа, до воспаления и даже клещей демодекс. Хотя многие люди колонизированы демодексом, люди, у которых есть реакции на клещей, могут проявлять эту реакцию как розацеа.
Сара Суонсон (sarahswansonskincare.com)
Розацеа — это результат расширения сосудов, в результате которого появляется красная сыпь по типу прыщей. Чаще всего встречается у пациентов в возрасте от 30 до 60 лет со светлой кожей и светлым цветом глаз и волос. Точная причина и триггер расширения сосудов при розацеа неизвестны, хотя факторы, запускающие врожденный иммунный ответ, связаны с усилением симптомов. Было высказано предположение, что клещи волосяных фолликулов, Demodex folliculorum и Demodex brevis, играют причинную роль в воспалительных поражениях.Исследования обнаружили повышенное количество клещей на коже пациентов с розацеа по сравнению с здоровыми людьми. Однако исследование пациентов с розацеа, получавших тетрациклин, улучшило симптомы розацеа, несмотря на отсутствие изменений в количестве клещей. Таким образом, увеличение числа клещей может быть следствием, а не причиной, а факторы, способствующие возникновению розацеа, остаются неуловимыми.
Эрик Швайгер, доктор медицины (nyccosmeticdermatology.com)
Розацеа — хроническое заболевание, характеризующееся центральным покраснением лица и иногда прыщами.Этиология розацеа, по-видимому, многофакторна, у некоторых людей есть генетическая предрасположенность. Этому могут способствовать триггеры окружающей среды, и обострения могут возникать после эмоционального стресса, употребления алкоголя или употребления определенных продуктов. Кроме того, некоторые исследования показали, что люди с розацеа имеют повышенное количество клещей Demodex на коже и чрезмерный рост бактерий в кишечнике.
Нельсон Ли Новик, доктор медицины (younglookingwithoutsurgery.com)
Причина розацеа — генетика.При этом некоторые вещи могут быть отягчающими факторами, в том числе клещи Demodex. Хотя эти клещи являются обычными и безобидными обитателями кожи, у некоторых пациентов с розацеа — возможно, не всех — их присутствие или побочные продукты метаболизма могут вызвать вспышки розацеа. Это может объяснить, почему некоторым пациентам с покраснением от розацеа помогает применение лосьона кротамитона (Eurax), чесоточного средства.
Даррелл В. Гонсалес, доктор медицины (coastaldermonline.com)
Розацеа — распространенная проблема, которая может поражать любой тип кожи.Существует несколько различных вариантов, включая сосудистую розацеа, папулопустулезную розацеа и глазную розацеа. Что делает розацеа таким разочаровывающим, так это то, что у нее нет единой причины и, следовательно, нет простого лекарства, чтобы ее вылечить. Один универсальный вывод о розацеа, который мы понимаем, заключается в том, что он связан с гиперреактивностью сосудов кожи и воспалением. Хотя клещи Demodex были обнаружены на лицах людей с розацеа, нет никаких научных доказательств того, что клещ играет какую-либо главную роль в его возникновении.
Джеффри Эллис, доктор медицины, и Эми Слэр, доктор медицины (belaray.com)
Хотя розацеа — очень распространенное заболевание, нам еще многое предстоит узнать о нем. Например, точная причина неизвестна. Мы считаем, что генетические, экологические, сосудистые и воспалительные факторы играют роль. Роль Demodex (клещи волосяных фолликулов) или Helicobacter pylori в желудке неясна.
Уильям Тинг, доктор медицины (drwilliamting.com)
Розацеа — это многофакторное заболевание кожи с сильной семейной предрасположенностью, которое поражает центральную треть лицевого профиля.Клещи Demodex иногда могут играть определенную роль, поскольку они могут запускать каскад воспалительных процессов на коже, приводящих к появлению красных шишек. Одна из целей лечения метронидазолом местного применения — минимизировать колонизацию кожи клещами Demodex.
Дина Страчан, доктор медицины (dinastrachanmd.com)
Как и обыкновенные угри, я считаю, что причина розацеа многофакторная. Существуют разные клинические проявления розацеа. У некоторых людей сломаны кровеносные сосуды. У других есть прыщи, утолщение кожи или даже глазные симптомы.Сосудистая гиперактивность кажется важной особенностью. Хотя было показано, что количество клещей Demodex увеличивается в сальных фолликулах людей с розацеа, неясно, является ли это причиной или следствием. Не исключено, что среда сальных желез у человека с розацеа более благоприятна для клеща. Розацеа не поддается лечению антимитами. С другой стороны, люди с ослабленным иммунитетом и чрезмерным количеством клещей в фолликулах, у которых развивается состояние, подобное розацеа, обычно поддаются лечению анитмитами.Вероятно, это два разных заболевания.
Brad Abrams, DO (abramsderm.com)
Розацеа — распространенное воспалительное заболевание кожи. Причины розацеа включают такие факторы, как генетическая предрасположенность, воспалительный процесс и наследственность. Розацеа чаще поражает людей со светлой кожей или людей, которые легко краснеют. Клещи Demodex, возможно, играют роль в розацеа. Они гораздо чаще встречаются у больных розацеа. Изменения в сосудистой и соединительной ткани могут создать более благоприятную среду для размножения клещей Demodex.
Эрик Хуанг, доктор медицинских наук (plasticsandderm.com)
Розацеа, хотя она довольно распространена и довольно легко диагностируется, представляет собой сложное кожное заболевание с различными клиническими проявлениями, причины которого плохо изучены. На самом базовом уровне розацеа — это расширение сосудов и воспаление в ответ на различные раздражители. У каждого человека, страдающего розацеа, может быть свой набор факторов, которые приводят к его развитию и влияют на тяжесть заболевания. К ним относятся генетическая предрасположенность, аномальная реактивность сосудов из-за неврологических раздражителей, нарушение функции кожного барьера и раздражительность кожи.Почему у некоторых пациентов развиваются сосудистые, воспалительные, фиматозные или глазные варианты розацеа, неясно. Связь между клещами Demodex и розацеа была подтверждена несколькими исследованиями, но истинная причинно-следственная связь не была установлена. Кроме того, лечение перметрином, убивающим демодекс, не является эффективным лечением розацеа. Я считаю, что в лучшем случае клещ Demodex может привести к обострению болезни у некоторых людей с глазной розацеа.
клещей Demodex — полное руководство | Finca Skin Organics
Клещи Demodex
Люди относятся к млекопитающим и, как таковые, принадлежат к большой группе, которая включает собак, кошек, лошадей и т. Д.
Кожа человека похожа на кожу большинства других млекопитающих. Хотя почти вся человеческая кожа покрыта волосяными фолликулами, она может казаться безволосой.
Поскольку кожа взаимодействует с окружающей средой, она играет важную роль иммунитета в защите организма от патогенов и чрезмерной потери воды. Другие функции: изоляция, регулирование температуры, ощущения, синтез витамина D и т. Д.
Наша кожа у млекопитающих состоит из трех основных слоев:
- Эпидермис, самый верхний слой кожи, обеспечивает водонепроницаемость и придает оттенок нашей коже.
- Дерма под эпидермисом содержит прочную соединительную ткань, волосяные фолликулы и потовые железы.
- Более глубокая подкожная ткань (гиподерма) состоит из жировой и соединительной ткани.
Внутри и на нашей коже обитает очень большая популяция бактерий и микроскопических клещей, называемых клещами Demodex, или иначе известными как Demodex Mite Dogs, которые могут поражать кожу головы и лицо и приводить к появлению акне, розацеа, иначе известных. как розацеа 2 типа.
Существует два основных вида клещей Demodex: Demodex folliculorum, который обнаруживается в волосяных фолликулах, и Demodex brevis, который обитает в сальных железах, связанных с волосяными фолликулами, которые считаются паразитическими клещами. Причина, по которой нас должны интересовать клещи Demodex , — это роль, которую они играют в состоянии кожи, розацеа типа 2 .
Еще в 2008 году — который может показаться очень долгим сроком, если вы страдаете от розацеа, — обсуждалась связь между клещами Demodex и розацеа 2 типа.
Исследование 2008 г. клещей, невидимых невооруженным глазом, показало, что
» Несмотря на то, что они являются нормальными обитателями человеческой кожи, микроскопические клещи, известные как Demodex folliculorum могут на самом деле что-то краснеть и впервые продемонстрировали, что эти невидимые организмы могут быть причина или усугубляющий фактор при розацеа. 1
Хотя хорошо известно, что демодекс встречается в гораздо большем количестве на лицах людей с розацеа , было неясно, играют ли они роль в развитии расстройства », — сказал д-р.Фрэнк Пауэлл, дерматолог-консультант в больнице Mater Misericordiae в Дублине, Ирландия, проводил исследование вместе с коллегами из Национального университета Ирландии в Мейнуте. «Другими словами, что появилось раньше, клещи или розацеа? И теперь есть доказательства, что это могли быть клещи».
Исследования показали, что люди, страдающие розацеа, как правило, имеют более клещей Demodex . Вместо 1 или 2 на квадратный сантиметр кожи это число может увеличиваться до 10-20.
Чтобы лучше понять розацеа и связь с клещами Demodex, мы должны понять привычки самих клещей.
Во-первых, Demodex folliculorum питаются клетками кожи, тогда как D emodex brevis питается маслом, называемым кожным салом, в клетках сальных желез.
Клещ folliculorum отличается от клещей других типов тем, что он может увеличивать количество клеток кожи в волосяных фолликулах . Эти симптомы клеща Demodex обычно могут вызывать у людей появление чешуйчатой кожи.
Розацеа 2 типа является основным заболеванием жирной кожи, кожа может выглядеть на самом деле сухой из-за чешуйчатой кожи.
Это, безусловно, было в случае с самым первым субъектом, который принял участие в клиентском испытании Finca Skin Organics, больных розацеа 2 типа
Есть несколько факторов, которые могут увеличить вероятность и серьезность заражения Demodex. Напр. Жирная кожа ослабленная иммунная система. Исследования показали, что люди, страдающие раком, часто имеют повышенное количество клещей демодекс, заселяющих их кожу.
В животном мире это увеличение числа клещей известно как демодекоз или иногда даже называется демодекозной чесоткой.
В коже человека повышенное количество демодекса может вызвать несколько кожных заболеваний, включая розацеа 2 типа.
Так почему же клещам нравится жить на вашем лице по сравнению с другими частями тела? Ну, во-первых, у вашего лица более крупные поры и более многочисленные сальные железы, что может объяснить, почему клещи, как правило, живут там. Но они также были обнаружены в других местах, в том числе в области гениталий и на груди.
Тело клеща Demodex покрыто чешуей, которая закрепляется в волосяном фолликуле, а ротовые части клеща напоминают булавки, которые поедают клетки кожи и масла (кожный жир), которые накапливаются в волосяных фолликулах.
Demodex клещи Заражение происходит часто, часто без каких-либо симптомов, и может быть причиной некоторых кожных заболеваний .Клещи передаются между хозяевами через контакт с волосами, бровями и сальными железами лица.
Что такое клещи демодекс
Взрослые клещи имеют длину всего 0,3–0,4 мм, причем Demodex brevis немного короче, чем Demodex folliculorum. Оба отличаются овальной формой тела. У них есть четыре пары ножек впереди туловища, которые обеспечивают отличное сцепление с поверхностью.
Задняя часть тела демодекса заканчивается кольцевидным брюшком.Цикл разработки Demodex длится от 18 до 25 дней. Оплодотворенная самка откладывает около 24 яиц, из которых вылупляются личинки. Личинки превращаются в нимф, как и взрослые особи, но только с тремя парами ног. В последней фазе цикла они развиваются во взрослых особей с четырьмя парами ног и способностью к размножению.
Следует отметить, что у этих клещей также нет ануса. Они все еще нуждаются в выделении, поэтому было сказано, что они «взрываются» отходами в конце своей жизни.Когда Demodex умирает, его тело высыхает, и все накопившиеся отходы разлагаются на вашем лице.
«Это не обязательно взрывное действие, но это правда, что все их отходы накапливаются со временем, а затем происходит один большой поток бактерий»,
Когда клещи умирают, они высвобождают свое внутреннее содержимое, — говорит доктор Кавана. Национальный университет Ирландии, Мейнут. — Оно содержит множество бактерий и токсинов, вызывающих раздражение и воспаление ».
Мертвые клещи разлагаются внутри волосяных фолликулов или сальных желез.
Сайты участия
Demodex обычно можно найти по адресу:
лицо, включая щеки, нос, подбородок, лоб, виски, ресницы, брови, , а также на облысении кожи головы, шеи, ушей .
Другие себорейные области, такие как носогубные складки, периорбитальные области и, реже, верхняя и медиальная области груди и спины, также могут быть заражены.
- Folliculorum чаще локализуется на лице, а D. brevis чаще встречается на шее и груди. Заражение D. folliculorum встречается чаще, чем D. brevis , но последний имеет более широкое распространение на теле. D. folliculorum и использует клетки кожи и кожный жир для питания. Несколько клещей головами к глазному дну обычно занимают один фолликул. D. brevis , с другой стороны, проникает глубже в сальные железы и протоки и питается клетками желез. Считается, что проникновение демодекса в дерму или, что более часто, увеличение количества клещей вызывает заражение, которое вызывает воспаление.
Демодексы обычно охотятся ночью, избегая солнечного света. Клещи питаются кожным салом, секретами сальных желез и эпителиальных клеток. Любое лечение, направленное на уменьшение числа клещей, лучше всего проводить непосредственно перед тем, как больной розацеа ложится спать.Вот почему сыворотка от розацеа Finca типа 2 применяется два раза в день, причем одно из применений наносится непосредственно перед тем, как больной розацеа ложится спать.
Клещи могут покидать волосяные фолликулы и медленно ходить по коже со скоростью 8–16 мм (0,31–0,63 дюйма) в час, особенно ночью, поскольку они стараются избегать света.
Пожилые люди гораздо чаще переносят клещей; По оценкам, около трети детей и молодых людей, половина взрослых и две трети пожилых людей являются переносчиками клещей.Более низкий показатель у детей может быть вызван тем, что у детей вырабатывается гораздо меньше кожного жира. Клещи передаются между хозяевами через контакт волос, бровей и сальных желез на носу . В большинстве случаев клещи остаются незамеченными, без каких-либо неблагоприятных симптомов, но в некоторых случаях (обычно связанных с подавленной иммунной системой, вызванной стрессом или болезнью) популяции клещей могут резко увеличиваться, что приводит к состоянию, известному как демодекоз.
Типичные симптомы переизбытка клеща Demodex могут включать следующие розацеа или угри:
- сыпь, угри, пустулы, гнойные поражения
- сыпь, фурункулы, струпья,
- отек / припухлость вокруг очагов поражения
- жжение и / или зуд кожи
- ощущение покалывания (движущийся демодекс)
- Кератоз (гиперкератоз)
- шелушение / сухая кожа
- фолликулит
- Выпадение волос, бровей, ресниц
- непроходимость / закупорка сальных путей
- образование черных точек
- покраснение кожи / телеангиэктазия (расширение кровеносных сосудов)
- Инфекция ушного прохода (неприятная)
- Блефарит (задний и / или передний)
- кожные инфекции, вызванные микроорганизмами
Андрогенетическая алопеция (AGA) — (Выпадение волос вам и мне !!)
Demodex также вызывает различные типы алопеции.Роль Demodex при облысении была оценена как прямая в одних исследованиях и косвенная в других. Возможные механизмы включают следующее:
- Вызвание воспаления за счет наличия иммуноактивной липазы у клеща Demodex . В настоящее время считается, что воспаление участвует в патогенезе АГА. Было высказано предположение, что воспалительная реакция при AGA ограничивается областью, окружающей сальные железы.
- Изменение местного метаболизма гормонов из-за воспалительной реакции.
- Сальные железы волосяных фолликулов, пораженных алопецией, становятся больше и активнее под действием дигидротестостерона, производя масла с большей скоростью и, следовательно, становятся более подходящей средой для Demodex . Фактически, заражение Demodex считается вторичным по отношению к AGA, а не его причиной.
- Истощение волосяной луковицы и смещение цикла роста волос от анагена к телогену в результате длительного вторжения паразита.
Заражение компонентов век Demodex folliculorum также может привести к потере ресниц. Клещ Demodex вызывает воспаление фолликулов, которое вызывает отек и последующую более легкую эпиляцию ресниц, а также клещ Demodex может вызывать появление черных точек.
Относительно новое исследование, проведенное в Главной больнице Мексики в Мехико, обнаружило гораздо большее количество клещей Demodex в биоптатах кожи пациентов с розацеа, чем у людей с нормальной кожей.
По-видимому, растет количество доказательств того, что переизбыток Demodex может вызывать иммунный ответ у людей с розацеа или что воспаление может быть вызвано определенными бактериями, связанными с клещами.
Современные методы лечения включают местные и пероральные антибиотики, но до половины пациентов вынуждены менять лечение, потому что оно либо не работает, либо вызывает побочные эффекты.
Было высказано предположение, что отказ от мытья лица и чрезмерное использование масляных или кремообразных препаратов снабжает клещей Demodex дополнительным липидным питанием, которое способствует размножению большого количества клещей, закупоривает пилосальные каналы и приводит к появлению сыпь на лице, похожая на розацеа
Профилактика / лечение демодекоза человека
Demodex может жить только в волосяном фолликуле человека и, если его держать под контролем, не вызывает никаких проблем.Однако, чтобы снизить вероятность чрезмерного размножения клещей, важны следующие профилактические меры:
- Очищайте лицо два раза в день очищающим средством без мыла
- Избегайте очищающих средств на масляной основе и жирного макияжа
- Периодически отшелушивайте для удаления омертвевших клеток кожи.
Хотя существуют методы лечения, убивающие клещей Demodex , мы не можем избавиться от них навсегда.
Они восстанавливаются примерно через шесть недель, — говорит доктор Кавана.«Мы забираем их у людей, с которыми контактируем. Мы забираем их из простыней, подушек, полотенец. Есть веские доказательства того, что мы передаем их друг другу».
После клинических проявлений клещей можно временно уничтожить с помощью местных инсектицидов, особенно крема кротамитона, крема с перметрином, а также местного или системного метронидазола. В тяжелых случаях, например при ВИЧ-инфекции, может быть рекомендован пероральный прием ивермектина.
Как избавиться от клещей Demodex на лице
Finca Skin Organics Сыворотка от розацеа 2 типа, уникальная смесь растительных активных веществ нацелена на клещей Demodex и держит их популяцию под контролем.
Таким образом, контроль численности клещей снижает симптомы розацеа 2 типа без необходимости лечения на основе химических веществ. Другие внутренние лекарства включают яблочный уксус, который помогает расщеплять жиры в организме и предотвращает розацеа.
Мы хотели бы поблагодарить экспертов в области клещей Demodex и их связи с кожными заболеваниями, включая розацеа 2 типа , без чьей помощи и интереса невозможно было бы понять состояние и усовершенствовать лечение.Этот блог был написан с помощью статей ниже и наблюдений за клиентами, использующими сыворотку Finca Skin Organics Type 2 Rosacea Serum.
Патогенная роль клещей Demodex в розацеа: потенциальная терапевтическая цель уже при эритематотелангиэктатической розацеа?
Tan J, Schöfer H, Araviiskaia E, et al. Распространенность розацеа среди населения Германии и России — исследование RISE. J Eur Acad Dermatol Venereol. 2016; 30: 428–34.
CAS
PubMed
PubMed Central
Google Scholar
Cribier B. Rosacée: nouveautés pour une meilleure Prize en charge. Ann Dermatol Venereol. 2017; 144: 508–17.
CAS
PubMed
Google Scholar
Берг М., Лиден С. Эпидемиологическое исследование розацеа. Acta Derm Venereol. 1989; 69: 419–23.
CAS
PubMed
Google Scholar
Gether L, Overgaard LK, Egeberg A, Thyssen JP. Заболеваемость и распространенность розацеа: систематический обзор и метаанализ.Br J Dermatol. 2018; 179: 282–9.
CAS
PubMed
Google Scholar
Buddenkotte J, Steinhoff M. Последние достижения в понимании и лечении розацеа. F1000Res. 2018; 7: F1000 Faculty Rev-1885.
Галло Р.Л., Гранштейн Р.Д., Канг С. и др. Стандартная классификация и патофизиология розацеа: обновление 2017 г., подготовленное Комитетом экспертов Национального общества розацеа. J Am Acad Dermatol. 2018; 78: 148–55.
Google Scholar
Чен В., Плевиг Г. Демодекоз человека: пересмотр и предлагаемая классификация. Br J Dermatol. 2014; 170: 1219–25.
CAS
PubMed
Google Scholar
Forton FM, Germaux M-AE, Thibaut SC, et al. Демодекоз: описательная классификация и статус розацеа в ответ на предложенную ранее классификацию. J Eur Acad Dermatol Venereol. 2015; 29: 829–32.
CAS
PubMed
Google Scholar
Пауэлл ФК. Розацеа. В: Griffiths C, Barker J, Bleiker TO, Chalmers R, Creamer D, editors. Учебник дерматологии Рока. 9 изд. 2016. Чичестер: Уайли; п. 1–20.
Forton FMN, De Maertelaer V. Папулопустулезная розацеа и розацеа-подобный демодекоз: два фенотипа одного и того же заболевания? J Eur Acad Dermatol Venereol. 2018; 32: 1011–6.
CAS
PubMed
PubMed Central
Google Scholar
Saleem MD.Пересмотр критериев розацеа. Dermatol Clin. 2018; 36: 161–5.
CAS
PubMed
Google Scholar
Вилкин Дж., Даль М., Детмар М. и др. Стандартная классификация розацеа: отчет экспертного комитета Национального общества розацеа по классификации и стадированию розацеа. J Am Acad Dermatol. 2002; 46: 584–7.
PubMed
Google Scholar
Tan J, Almeida LMC, Bewley A, et al.Обновление диагностики, классификации и оценки розацеа: рекомендации глобальной панели ROSACEA COnsensus (ROSCO). Br J Dermatol. 2017; 176: 431–8.
CAS
PubMed
Google Scholar
Гербер П.А., Бухрен Б.А., Стейнхофф М., Хоми Б. Розацеа: сеть цитокинов и хемокинов. J Investigate Dermatol Symp Proc. 2011; 15: 40–7.
CAS
PubMed
PubMed Central
Google Scholar
Ямасаки К., Ди Нардо А., Бардан А. и др. Повышенная активность сериновой протеазы и кателицидина способствует воспалению кожи при розацеа. Nat Med. 2007; 13: 975–80.
CAS
Google Scholar
Ямасаки К., Галло Р.Л. Молекулярная патология купероза. J Dermatol Sci. 2009; 55: 77–81.
CAS
PubMed
PubMed Central
Google Scholar
Ямасаки К., Галло Р.Л.Розацеа как заболевание кателицидинов и врожденного иммунитета кожи. J Investigate Dermatol Symp Proc. 2011; 15: 12–5.
CAS
PubMed
Google Scholar
Ямасаки К., Канада К., Маклеод Д. Т. и др. Экспрессия TLR2 увеличивается при розацеа и стимулирует повышенную продукцию сериновой протеазы кератиноцитами. J Investigate Dermatol. 2011; 131: 688–97.
CAS
PubMed
Google Scholar
Park K, Elias PM, Oda Y и др. Регулирование экспрессии антимикробного пептида кателицидина с помощью передачи сигналов стресса эндоплазматического ретикулума (ER), путь, независимый от рецептора витамина D. J Biol Chem. 2011; 286: 34121–30.
CAS
PubMed
PubMed Central
Google Scholar
Кулькарни Н.Н., Такахаши Т., Сэнфорд Дж. А. и др. Врожденная иммунная дисфункция при розацеа способствует светочувствительности и экспрессии молекул адгезии сосудов.J Invest Dermatol. 2020; 140 (645–655): e6.
Google Scholar
Salzer S, Kresse S, Hirai Y, et al. Пептид кателицидин LL-37 увеличивает активацию инфламмасом, вызванную УФ-В: возможные последствия для розацеа. J Dermatol Sci. 2014; 76: 173–9.
CAS
PubMed
Google Scholar
Muto Y, Wang Z, Vanderberghe M, Two A, Gallo RL, Di Nardo A. Тучные клетки являются ключевыми медиаторами инициируемого кателицидином воспаления кожи при розацеа.J Investigate Dermatol. 2014; 134: 2728–36.
CAS
PubMed
Google Scholar
Олдрич Н., Герстенблит М., Фу П. и др. Генетические факторы в сравнении с факторами окружающей среды, которые коррелируют с розацеа: когортный опрос близнецов. JAMA Dermatol. 2015; 151: 1213.
Google Scholar
Холмс А.Д., Спендлин Дж., Чиен А.Л., Болдуин Х., Чанг АЛС. Обновленные данные о сопутствующих заболеваниях розацеа и их общих физиологических путях.J Am Acad Dermatol. 2018; 78: 156–66.
Google Scholar
Арони К., Цагрони Э., Лазарис А.С., Пацурис Э., Агапитос Э. Розацеа: клинико-патологический подход. Дерматология. 2004. 209: 177–82.
PubMed
Google Scholar
Gomaa AHA, Yaar M, Eyada MMK, Bhawan J. Лимфангиогенез и ангиогенез при нефиматозной розацеа. Дж. Кутан Патол. 2007; 34: 748–53.
PubMed
Google Scholar
Крибье Б. Патофизиология розацеа: покраснение, телеангиэктазии и розацеа. Ann Dermatol Venereol. 2011; 138: S184–91.
PubMed
Google Scholar
Schwab VD, Sulk M, Seeliger S, et al. Нейроваскулярные и нейроиммунные аспекты патофизиологии розацеа. J Investigate Dermatol Symp Proc. 2011; 15: 53–62.
CAS
PubMed
PubMed Central
Google Scholar
Casas C, Paul C, Lahfa M, et al. Количественное определение Demodex folliculorum с помощью ПЦР при розацеа и его связь с активацией врожденного иммунитета кожи. Exp Dermatol. 2012; 21: 906–10.
CAS
PubMed
Google Scholar
Marks R, Harcourt-Webster JN. Гистопатология розацеа. Arch Dermatol. 1969; 100: 683–91.
CAS
PubMed
Google Scholar
Крибье Б.Розацеа под микроскопом: характерные гистологические данные. J Eur Acad Dermatol Venereol. 2013; 27: 1336–43.
CAS
PubMed
Google Scholar
Пауэлл ФК. Гистопатология розацеа: «где говядина?» Дерматология. 2004; 209: 173–4.
PubMed
Google Scholar
Ли Ш., Ли С.Б., Хео Дж. Х. и др. Сальные железы участвуют в воспалении купероза.J Eur Acad Dermatol Venereol. 2020; 34: e144–6.
CAS
PubMed
Google Scholar
Георгала С., Катулис А., Килафис Дж., Кумантаки-Матиоудаки Е., Георгала С., Арони К. Повышенная плотность Demodex folliculorum и свидетельства замедленной реакции гиперчувствительности у субъектов с папулопустулезной розацеа. J Eur Acad Dermatol Venerol. 2001; 15: 441–4.
CAS
Google Scholar
Руфли Т., Бюхнер С.А. Подмножества Т-клеток в поражениях розовых угрей и возможная роль Demodex folliculorum . Дерматология. 1984; 169: 1–5.
CAS
Google Scholar
Дайноки З., Беке Дж., Капитани А. и др. Кожа, богатая сальными железами, характеризуется экспрессией TSLP и отчетливым иммунным надзором, который нарушается при розацеа. J Investigate Dermatol. 2017; 137: 1114–25.
CAS
PubMed
Google Scholar
Буль Т., Сулк М., Новак П. и др. Молекулярная и морфологическая характеристика воспалительного инфильтрата при розацеа показывает активацию путей Th2 / Th27. J Investigate Dermatol. 2015; 135: 2198–208.
CAS
PubMed
Google Scholar
Brown TT, Choi E-YK, Thomas DG, Hristov AC, Chan MP. Сравнительный анализ розацеа и кожной красной волчанки: гистопатологические особенности, субпопуляции Т-клеток и плазмоцитоидные дендритные клетки.J Am Acad Dermatol. 2014; 71: 100–7.
CAS
PubMed
Google Scholar
Roihu T, Kariniemi A-L. Клещи Demodex при розовых угрях. Дж. Кутан Патол. 1998. 25: 550–2.
CAS
PubMed
Google Scholar
Хелм К.Ф., Менз Дж., Гибсон Л.Е., Дикен С.Х. Клиническое и гистопатологическое исследование гранулематозного розацеа. J Am Acad Dermatol. 1991; 25: 1038–43.
CAS
PubMed
Google Scholar
Баста-Юзбасич А., Маринович Т., Добрич И., Боланка-Бамбер С., Сенкар Дж. Возможная роль поверхностных липидов кожи при розацеа с эпителиоидными гранулемами. Acta Med Croatica. 1992; 46: 119–23.
PubMed
Google Scholar
Fuss F. La vie parasitaire du Demodex folliculorum hominis. Анн Дерм Сиф (Париж). 1933; 4: 1053–62.
Google Scholar
Hellerich U, Metzelder M.Частота поражения кожи головы Demodex folliculorum Simon ectoparasites при патологоанатомической и судебно-медицинской аутопсии. Арка Криминол. 1994; 194: 111–8.
CAS
PubMed
Google Scholar
Руфли Т., Мумкуоглу Ю. Клещи на волосяных фолликулах Demodex folliculorum и Demodex brevis: биология и медицинское значение. Дерматология. 1981; 162: 1–11.
CAS
Google Scholar
Riechers R, Kopf AW. Кожная инвазия Demodex folliculorum у человека. J Invest Dermatol. 1969; 52: 103–6.
CAS
PubMed
Google Scholar
Гайка WB. Клещи волосяных фолликулов (Acari: Demodicidae) человека. Int J Dermatol. 1976; 15: 79–98.
CAS
PubMed
Google Scholar
Томес М.С., Фергус Д.Д., Урбан Дж., Траутвейн М., Данн Р.Р.Повсеместность и разнообразие клещей Demodex, ассоциированных с человеком. PLoS One. 2014; 9: e106265.
PubMed
PubMed Central
Google Scholar
Desch C, Гайка WB. Demodex folliculorum (Simon) и D. brevis акбулатова человека: переописание и переоценка. J Parasitol. 1972: 58: 169–77.
CAS
PubMed
Google Scholar
Norn MS. Demodex folliculorum . Заболеваемость, региональное распространение, патогенность. Дэн Мед Булл. 1971; 18: 14–7.
CAS
PubMed
Google Scholar
Du Bois C. Recherche du Demodex folliculorum hominis dans la peau saine. Ann Dermatol Syph. 1910: 1: 188–90.
Чжао Ю., Го Н., Сюнь М., Сюй Дж., Ван М., Ван Д. Социально-демографические характеристики и анализ факторов риска заражения демодексом (Acari: Demodicidae).J Zhejiang Univ Sci B. 2011; 12: 998–1007.
PubMed
PubMed Central
Google Scholar
Гайка WB, зеленая AC. Патогенез, связанный с клещами волосяных фолликулов ( Demodex spp.) У австралийских аборигенов. Br J Dermatol. 1976; 94: 307–12.
CAS
PubMed
Google Scholar
Nutting WB, Берман Х. Демодекоз и симбиофобия: статус, терминология и методы лечения.Int J Dermatol. 1983; 22: 13–7.
CAS
PubMed
Google Scholar
Gmeiner F. Demodex folliculorum des Menschen und der Tiere. Arch Derm Syphilol. 1908; 92: 25–96.
Google Scholar
Палополи М.Ф., Фергус Д.Д., Минот С. и др. Глобальное расхождение клещей фолликулов человека Demodex folliculorum : устойчивые ассоциации между родословной хозяина и линиями клещей.Proc Natl Acad Sci USA. 2015; 112: 15958–63.
CAS
PubMed
Google Scholar
Forton F, Germaux M-A, Brasseur T, et al. Демодекоз и розацеа: эпидемиология и значение в повседневной дерматологической практике. J Am Acad Dermatol. 2005. 52: 74–87.
PubMed
Google Scholar
Фортон ФМН. Папулопустулезная розацеа, кожный иммунитет и демодекс: фолликулярный лишай как недостающее звено.J Eur Acad Dermatol Venereol. 2012; 26: 19–28.
CAS
PubMed
Google Scholar
Лэйси Н., Рассел-Халлинан А, Зубулис СС, Пауэлл ФК. Клещи Demodex модулируют иммунную реакцию себоцитов: возможная роль в патогенезе розацеа. Br J Dermatol. 2018; 179: 420–30.
CAS
PubMed
Google Scholar
Акилов О., Мумчуоглу К. Иммунный ответ при демодекозе.J Eur Acad Dermatol Venerol. 2004; 18: 440–4.
CAS
Google Scholar
Фоли Р., Келли П., Гато С., Пауэлл Ф. Демодекс: облик человека и его лучший друг. J Eur Acad Dermatol Venereol. 2020. https://doi.org/10.1111/jdv.16461.
Артикул
PubMed
Google Scholar
Сейхан М., Каринджаоглу Ю., Байрам Н., Айджан О., Куку И. Плотность Demodex folliculorum при злокачественных гематологических заболеваниях.J Int Med Res. 2004; 32: 411–5.
CAS
PubMed
Google Scholar
Каринчаоглу Ю., Эсрефоглу Сейхан М., Байрам Н., Айджан О., Таскапан Х. Заболеваемость Demodex folliculorum у пациентов с терминальной стадией хронической почечной недостаточности. Ren Fail. 2005; 27: 495–9.
PubMed
Google Scholar
Sanchez-Viera M, Hernanz JM, Sampelayo T, Gurbindo MD, Lecona M, Soto-Melo J.Гранулематозная розацеа у ребенка, инфицированного вирусом иммунодефицита человека. J Am Acad Dermatol. 1992; 27: 1010–1.
CAS
PubMed
Google Scholar
Sahn EE, Sheridan DM. Демодицидоз у ребенка при лейкемии. J Am Acad Dermatol. 1992; 27: 799–801.
CAS
PubMed
Google Scholar
Баррио Дж., Лекона М., Эрнанц Дж. М. и др. Розацеа-подобный демодекоз у ВИЧ-инфицированного ребенка.Дерматология (Базель). 1996; 192: 143–145.
CAS
Google Scholar
Benessahraoui M, Paratte F, Plouvier E, Humbert P, Aubin F. Демодицидоз у ребенка с ксантолеукемией, связанной с нейрофиброматозом 1 типа. Eur J Dermatol. 2003; 13: 311–2.
PubMed
Google Scholar
Morrás PG, Santos SP, Imedio IL, Echeverría ML, Hermosa JMH. Демодицидоз, подобный розацеа, у ребенка с ослабленным иммунитетом.Pediatr Dermatol. 2003; 20: 28–30.
PubMed
Google Scholar
Herron MD, O’reilly MA, Vanderhooft SL. Рефрактерный фолликулит Demodex у пяти детей с острым лимфобластным лейкозом. Pediatr Dermatol. 2005; 22: 407–11.
PubMed
Google Scholar
Дамиан Д., Роджерс М. Инвазия демодексом у ребенка с лейкемией: лечение ивермектином и перметрином.Int J Dermatol. 2003. 42: 724–6.
PubMed
Google Scholar
Банюльс Дж., Рамон Д., Анис Э., Жорда Э., Торрес В. Папулезная зудящая сыпь с инфекцией вируса иммунодефицита человека. Int J Dermatol. 1991; 30: 801–803.
PubMed
Google Scholar
Янсен Т., Кастнер У., Кройтер А., Альтмейер П. Розацеа-подобный демодицидоз, связанный с синдромом приобретенного иммунодефицита.Br J Dermatol. 2001; 144: 139–42.
CAS
PubMed
Google Scholar
de Jaureguiberry JP, Carsuzaa F, Pierre C, Arnoux D, Jaubert D. Фолликулит демодекса: причина зуда при инфекции вируса иммунодефицита человека. Ann Med Interne (Париж). 1993; 144: 63–4.
Google Scholar
Домини А., Розен Т., Чен Дж. Папулонодулярный демодицидоз, связанный с синдромом приобретенного иммунодефицита.J Am Acad Dermatol. 1989; 20: 197–201.
CAS
PubMed
Google Scholar
Ashack RJ, Frost ML, Norins AL. Папулезная зудящая сыпь при фолликулите Demodex у пациентов с синдромом приобретенного иммунодефицита. J Am Acad Dermatol. 1989; 21: 306–7.
CAS
PubMed
Google Scholar
Накагава Т., Сасаки М., Фудзита К., Нисимото М., Такайва Т. Демодексный фолликулит на туловище пациента с грибовидным микозом.Clin Exp Dermatol. 1996; 21: 148–50.
CAS
PubMed
Google Scholar
Редондо Матео Дж., Сото Гусман О, Фернандес Рубио Е, Домингес Ф.Ф. Связанные с демодексом поражения, похожие на розацеа, при СПИДе. Acta Derm Venereol. 1993; 73: 437.
CAS
PubMed
Google Scholar
Aquilina C, Viraben R, Sire S. Ивермектин-чувствительный Demodex заражение во время инфицирования вирусом иммунодефицита человека.Дерматология. 2002; 205: 394–7.
CAS
PubMed
Google Scholar
Патрици А., Трестини Д., Д’Антуоно А., Коланджели В. Демодицидоз у ребенка, инфицированного вирусом приобретенного иммунодефицита. Eur J Pediatr Dermatol. 1999; 9: 25–8.
Google Scholar
Duvic M. Стафилококковые инфекции и зуд комплекса, связанного со СПИДом. Arch Dermatol. 1987; 123: 1599.
CAS
PubMed
Google Scholar
Girault C, Borsa-Lebas F, Lecomte F, Humbert G. Папулонодулярное извержение. Демодицидоз при синдроме приобретенного иммунодефицита. Presse Med. 1991; 20: 177.
CAS
PubMed
Google Scholar
Сарро Р.А., Хонг Дж.Дж., Элгарт М.Л. Необычное проявление демодицидоза у больного СПИДом. J Am Acad Dermatol. 1998; 38: 120–1.
CAS
PubMed
Google Scholar
Antille C, Saurat JH, Lübbe J. Индукция розоформного дерматита во время лечения воспалительных дерматозов лица с помощью мази такролимуса. Arch Dermatol. 2004. 140: 457–60.
PubMed
Google Scholar
Lübbe J, Stucky L, Saurat JH. Розоацеформный дерматит с фолликулярным демодексом после лечения атопического дерматита лица 1% кремом пимекролимус.Дерматология. 2003. 207: 205–7.
Google Scholar
Кая О.А., Аккучук С., Ильхан Г., Гунери СО, Мумкуоглу К. Важность клещей Demodex (Acari: Demodicidae) у пациентов с серповидно-клеточной анемией. J Med Entomol. 2019; 56: 599–602.
PubMed
Google Scholar
Кая С., Селимоглу М.А., Кая О.А., Озген У. Распространенность Demodex folliculorum и Demodex brevis при недоедании и злокачественных новообразованиях у детей: Demodex при недоедании и злокачественных новообразованиях.Pediatr Int. 2013; 55: 85–9.
PubMed
Google Scholar
Гербер П.А., Кукова Г., Бухрен Б.А., Хомей Б. Плотность Demodex folliculorum у пациентов, получающих ингибиторы рецепторов эпидермального фактора роста. Дерматология. 2011; 222: 144–7.
CAS
PubMed
Google Scholar
Молхо-Песач В., Мельцер А., Камшов А., Рамот Ю., Злотогорский А. STAT1 Избыточная функция и хронический демодекоз.Pediatr Dermatol. 2020; 37: 153–5.
PubMed
Google Scholar
Саес-де-Окарис М., Суарес-Гутьеррес М., Миго М. и др. Розацеа как поразительный признак у членов семьи с мутацией увеличения функции STAT1. J Eur Acad Dermatol Venereol. 2020; 34 (6): e265–7.
PubMed
Google Scholar
Akdeniz S, Bahceci M, Tuzcu A, Harman M, Alp S, Bahceci S.Demodex folliculorum больше у диабетиков? J Eur Acad Dermatol Venerol. 2002; 16: 539–41.
CAS
Google Scholar
Клиффорд CW, Фулк GW. Связь диабета, потери ресниц и золотистого стафилококка с заражением век Demodex folliculorum (Acari: Demodicidae). J Med Entomol. 1990; 27: 467–70.
CAS
PubMed
Google Scholar
Gökçe C, Aycan-Kaya Ö, Yula E, et al. Влияние регуляции уровня глюкозы в крови на наличие условно-патогенных клещей Demodex folliculorum у пациентов с сахарным диабетом 2 типа. J Int Med Res. 2013; 41: 1752–8.
PubMed
Google Scholar
Кескин Курт Р., Айкан Кая О., Каратеке А. и др. Повышенная плотность клещей Demodex folliculorum при беременности с гестационным диабетом. Med Princ Pract.2014; 23: 369–72.
PubMed
PubMed Central
Google Scholar
Two AM, Wu W, Gallo RL, Hata TR. Розацеа: часть I. Введение, категоризация, гистология, патогенез и факторы риска. J Am Acad Dermatol. 2015; 72: 749–58.
PubMed
Google Scholar
Perrigouard C, Peltre B, Cribier B. Гистологическое и иммуногистологическое исследование сосудистых и воспалительных изменений при розацеа.Ann Dermatol Venereol. 2013; 140: 21–9.
CAS
PubMed
Google Scholar
Тургут Эрдемир А., Гурель М.С., Коку Аксу А.Е., Фалай Т., Инан Юксель Е., Сарикая Е. Клещи Demodex при розовых угрях: исследование с конфокальной микроскопией на отражение. Australas J Dermatol. 2017; 58: e26-30.
PubMed
Google Scholar
Кац AM. Розацеа: эпидемиология и патогенез.J Cutan Med Surg. 1998; 2 (Дополнение 4): 5–10.
Google Scholar
Forton F, De Maertelaer V. Эритематотелангиэктатическая розацеа может быть связана с субклинической стадией демодекоза: исследование случай – контроль. Br J Dermatol. 2019; 181: 818–25.
CAS
PubMed
Google Scholar
Чжао Й, Пэн И, Ван Х и др. Лицевой дерматоз, связанный с демодексом: исследование случай-контроль.J Zhejiang Univ Sci B. 2011; 12: 1008–15.
PubMed
PubMed Central
Google Scholar
Forton FMN, De Maertelaer V. Розацеа и демодекоз: малоизвестные диагностические признаки и симптомы. Acta Derm Venereol. 2019b; 99: 47–52.
PubMed
Google Scholar
Crosti C, Menni S, Sala F, Piccinno R. Демодекозное поражение волосистого фолликула.Дж. Кутан Патол. 1983; 10: 257–61.
CAS
PubMed
Google Scholar
Ayres S. Pityriasis folliculorum (Demodex). Arch Derm Syphilol. 1930; 21: 19–24.
Google Scholar
Ayres S. Демодектические высыпания (демодицидоз) у человека: 30-летний опыт лечения 2 обычно нераспознаваемых образования: фолликулярный питириаз (Demodex) и розовые угри (тип Demodex).Arch Dermatol. 1961; 83: 816.
PubMed
Google Scholar
Dominey A, Tschen J, Rosen T, Batres E, Stern JK. Повторный фолликулярный лишай. J Am Acad Dermatol. 1989; 21: 81–4.
CAS
PubMed
Google Scholar
Hsu C-K, Hsu MM-L, Lee JY-Y. Демодекоз: клинико-патологическое исследование. J Am Acad Dermatol. 2009. 60: 453–62.
PubMed
Google Scholar
Ayres S. Розацеа и розацеа-подобный демодицидоз. Int J Dermatol. 1987; 26: 198–9.
PubMed
Google Scholar
Тургут Эрдемир А., Гурель М.С., Коку Аксу А.Е. и др. Отражательная конфокальная микроскопия и стандартизированная биопсия поверхности кожи для измерения плотности клещей Demodex. Skin Res Technol. 2014; 20: 435–9.
CAS
PubMed
Google Scholar
Юн Ч., Юн Дж.Х., Пэк Джо, Ро Джи, Ли-младший. Определение плотности клещей Demodex с помощью стандартной биопсии поверхности кожи и прямого микроскопического исследования и их связь с клиническими типами и типами распространения. Ann Dermatol. 2017; 29: 137.
PubMed
PubMed Central
Google Scholar
Forton FMN, De Maertelaer V. Две последовательные стандартизированные биопсии поверхности кожи: улучшенный метод отбора проб для оценки плотности демодекса как диагностического инструмента для розацеа и демодекоза.Acta Derm Venereol. 2017; 97: 242–8.
PubMed
Google Scholar
Фортон ФМН. Выяснение роли Demodex folliculorum в патогенезе розацеа: захватывающие первые шаги…. Br J Dermatol. 2018; 179: 252–3.
CAS
PubMed
Google Scholar
Forton F. Демодекс и перифолликулярное воспаление у человека: обзор и отчет о 69 биопсиях.Ann Dermatol Venereol. 1986; 113: 1047–58.
CAS
PubMed
Google Scholar
Forton F, De Maertelaer V. Розацеа-подобный демодекоз и папулопустулезная розацеа могут быть двумя фенотипами одного и того же заболевания, и их предшественником может быть фолликулярный отрубевидный лишай: ответ на комментарий Тату. J Eur Acad Dermatol Venereol. 2019c; 33: e47–8.
CAS
PubMed
Google Scholar
Тату AL, Clatici VG, Nwabudike LC. Розацеа-подобный демодекоз (но не первичный демодекоз) и папулопустулезная розацеа могут быть двумя фенотипами одного и того же заболевания — с точки зрения микробиомы, терапевтических и диагностических средств. J Eur Acad Dermatol Venereol. 2019; 33: e46–7.
CAS
PubMed
Google Scholar
Ayres S. Демодицидоз, подобный розацеа. Calif Med. 1963. 98: 328–30.
CAS
PubMed
PubMed Central
Google Scholar
Ayres S, Mihan R. Демодицидоз век, напоминающий розацеа. Отчет о болезни. Arch Dermatol. 1967; 95: 63–6.
PubMed
Google Scholar
Post CF, Juhlin E. Demodex folliculorum и блефарит. Arch Dermatol. 1963. 88: 298–302.
CAS
PubMed
Google Scholar
Morgan RJ, Coston TO. Демодексный блефарит. Саут Мед Дж. 1964; 57: 694–9.
CAS
PubMed
Google Scholar
Kim JH, Chun YS, Kim JC. Клинические и иммунологические реакции при глазном демодекозе. J Korean Med Sci. 2011; 26: 1231–7.
CAS
PubMed
PubMed Central
Google Scholar
Лю Дж., Шеха Х., Цзэн СКГ. Патогенная роль клещей Demodex при блефарите. Curr Opin Allergy Clin Immunol. 2010; 10: 505–10.
PubMed
PubMed Central
Google Scholar
Перселл С.М., Хейс Т.Дж., Диксон С.Л. Пустулезный фолликулит, связанный с Demodex folliculorum . J Am Acad Dermatol. 1986; 15: 1159–62.
CAS
PubMed
Google Scholar
Eismann R, Bramsiepe I, Danz B, Wohlrab J, Marsch WC, Fiedler E. Абсцессирующий узловой демодекоз — терапия ивермектином и перметрином.J Eur Acad Dermatol Venereol. 2010; 24: 79–81.
CAS
PubMed
Google Scholar
Шаллер М., Сандер К.А., Плевиг Г. Демодексные абсцессы: клинические и терапевтические проблемы. J Am Acad Dermatol. 2003. 49: 272–4.
Google Scholar
Seifert HW. Demodex folliculorum, вызывающая солитарную туберкулоидную гранулему. Z Hautkr. 1978; 53: 540–2.
CAS
PubMed
Google Scholar
Ву Й, Лим Дж, Чо Д., Парк Х. Розацеа: молекулярные механизмы и лечение хронического кожного воспалительного состояния. Int J Mol Sci. 2016; 17: 1562.
PubMed Central
Google Scholar
Thyssen JP. Клещи Demodex — лучшая мишень для лечения розацеа? Br J Dermatol. 2019; 181: 652–3.
CAS
PubMed
Google Scholar
Baima B, Sticherling M.Снова о демодицидозе. Acta Derm Venereol. 2002; 82: 3–6.
CAS
PubMed
Google Scholar
Холмс А.Д. Возможная роль микроорганизмов в патогенезе купероза. J Am Acad Dermatol. 2013; 69: 1025–32.
PubMed
Google Scholar
Вемури Р.К., Гундамараджу Р., Секаран С.Д., Маникам Р. Основные патофизиологические корреляции розацеа: полная клиническая оценка.Int J Med Sci. 2015; 12: 387–96.
CAS
PubMed
PubMed Central
Google Scholar
Гроссханс Э., Кремер М., Малевилль Дж., Ваннер Р. Du rôle des Demodex folliculorum dans l’histogénèse de la rosacée granulomateuse. Bull Soc Fr Dermatol Syphiligr. 1972: 79: 639–46.
Google Scholar
Amichai B, Grunwald MH, Avinoach I., Halevy S. Гранулематозная розацеа, связанная с Demodex folliculorum .Int J Dermatol. 1992; 31: 718–9.
CAS
PubMed
Google Scholar
Эккер Р.И., Винкельманн Р.К. Гранулема Demodex. Arch Dermatol. 1979; 115: 343–4.
CAS
PubMed
Google Scholar
Харфи М., Заррук Х., Никкельс А. и др. Гранулематозный розацеа и демодицидоз. Afr J Dermatol. 1991; 4: 39–43.
Google Scholar
Forton F, Seys B. Плотность Demodex folliculorum при розацеа: исследование случай-контроль с использованием стандартизированной биопсии поверхности кожи. Br J Dermatol. 1993; 128: 650–9.
CAS
PubMed
Google Scholar
Erbagci Z, Özgöztaşi O. Значение плотности Demodex folliculorum при розацеа. Int J Dermatol. 1998; 37: 421–5.
CAS
PubMed
Google Scholar
Чанг И-С, Хуан И-С. Роль заражения клещом Demodex при розацеа: систематический обзор и метаанализ. J Am Acad Dermatol. 2017; 77: 441–7.
PubMed
Google Scholar
Jarmuda S., McMahon F, Żaba R, et al. Корреляция между реактивностью сыворотки крови к белкам Bacillus oleronius, ассоциированным с демодексом, и измененными уровнями кожного сала и популяциями демодекса у пациентов с эритематотелангиэктатической розацеа. J Med Microbiol. 2014; 63: 258–62.
PubMed
Google Scholar
Tan J, Blume-Peytavi U, Ortonne JP, et al. Наблюдательный кросс-секционный обзор розацеа: клинические ассоциации и прогрессия между подтипами. Br J Dermatol. 2013; 169: 555–62.
CAS
PubMed
Google Scholar
Пароди А., Гуаррера М., Ребора А. Промывание при розацеа: экспериментальный подход. Arch Dermatol Res.1980; 269: 269–73.
CAS
PubMed
Google Scholar
Guzman-Sanchez DA, Ishiuji Y, Patel T., Fountain J, Chan YH, Yosipovitch G. Улучшенный кровоток в коже и повышенная чувствительность к ядовитым тепловым раздражителям при папулопустулезной розацеа. J Am Acad Dermatol. 2007; 57: 800–5.
PubMed
Google Scholar
Ворон Т., Маркето Э., Перно С. и др. Контроль иммунного ответа проангиогенными факторами.Фасад Онкол. 2014; 4: 70.
PubMed
PubMed Central
Google Scholar
Ворон Т., Тартур Э, Тайеб Дж., Терме М. Роль VEGF в очистке лимфоцитов T intratumoraux. Med Sci (Париж). 2015; 31: 473–5.
Google Scholar
Смит Дж. Р., Ланье В. Б., Бразиэль Р. М., Фалькенхаген К. М., Уайт С., Розенбаум Дж. Т.. Экспрессия фактора роста эндотелия сосудов и его рецепторов при розацеа.Br J Ophthalmol. 2007. 91: 226–229.
PubMed
PubMed Central
Google Scholar
Гази У., Гуресер А.С., Озтекин А. и др. Ответы Т-клеток на самонаведение в коже, связанные с заражением демодексом и розацеа. Parasite Immunol. 2019; 41: e12658.
PubMed
Google Scholar
Форнаса Г., Цилингири К., Каприоли Ф. и др. Дихотомия коротких и длинных изоформ стромального лимфопоэтина тимуса при воспалительных заболеваниях кишечника и кожи.J Allergy Clin Immunol. 2015; 136: 413–22.
CAS
PubMed
PubMed Central
Google Scholar
Allakhverdi Z, Comeau MR, Jessup HK, et al. Тимический стромальный лимфопоэтин высвобождается эпителиальными клетками человека в ответ на микробы, травмы или воспаление и сильно активирует тучные клетки. J Exp Med. 2007. 204: 253–8.
CAS
PubMed
PubMed Central
Google Scholar
Sim WJ, Ahl PJ, Connolly JE. Метаболизм играет центральную роль в толерогенной функции дендритных клеток. Mediat Inflamm. 2016; 2016: 2636701.
Google Scholar
Hong JS, Han S, Lee JS и др. Аномальный синтез глюкокортикоидов в пораженной коже при эритематотелангиэктатической розацеа. J Investigate Dermatol. 2019; 139 (2225–2228): e3.
Google Scholar
Канитакис Дж., Аль-Рифаи И., Фор М., Клоди А.Клещи Demodex из кожи человека экспрессируют иммунореактивность антигена Tn, но не T (Thomsen-Friedenreich). Дж. Кутан Патол. 1997; 24: 454–5.
CAS
PubMed
Google Scholar
Заал А., Ли Р.Дж., Любберс Дж. И др. Активация MGL лектина C-типа терминальными лигандами GalNAc снижает гликолитическую активность дендритных клеток человека. Фронт Иммунол. 2020; 11: 305.
CAS
PubMed
PubMed Central
Google Scholar
van Vliet SJ, van Liempt E, Geijtenbeek TBH, van Kooyk Y. Дифференциальная регуляция экспрессии лектина C-типа на подмножествах толерогенных дендритных клеток. Иммунобиология. 2006; 211: 577–85.
PubMed
Google Scholar
van Vliet SJ, Gringhuis SI, Geijtenbeek TBH, van Kooyk Y. Регулирование эффекторных Т-клеток антигенпрезентирующими клетками посредством взаимодействия лектина С-типа MGL с CD45. Nat Immunol. 2006; 7: 1200–8.
PubMed
Google Scholar
van Vliet SJ, Bay S, Vuist IM, et al. Передача сигналов MGL усиливает TLR2-опосредованные ответы на усиленную секрецию IL-10 и TNF-α. J Leukoc Biol. 2013; 94: 315–23.
PubMed
Google Scholar
Li D, Romain G, Flamar A-L, et al. Нацеливание собственных и чужеродных антигенов на дендритные клетки посредством DC-ASGPR генерирует продуцирующие IL-10 супрессивные CD4 + Т-клетки. J Exp Med. 2012; 209: 109–21.
CAS
PubMed
PubMed Central
Google Scholar
Феррер Л., Равера И., Зильбермайр К. Иммунология и патогенез демодекоза собак. Vet Dermatol. 2014; 25: 427-e65.
PubMed
Google Scholar
Бейтс Дж., Дил Л. Дендритные клетки в патогенезе ВЗК: область терапевтических возможностей? J Pathol. 2014; 232: 112–20.
CAS
PubMed
Google Scholar
Марсон Дж. У., Болдуин Х. Розацеа: комплексный обзор и обновленная информация от патогенеза до диагностики и лечения.Int J Dermatol. 2019; 59 (6): e175-82.
PubMed
Google Scholar
Хуанг Х.П., Хсу Си-К, Ли Джи-Й. Метод сжатия эскиза: эффективный метод оценки плотности демодекса при розацеа. J Eur Acad Dermatol Venereol. 2020; 34: e343-5.
PubMed
Google Scholar
Sibenge S, Gawkrodger DJ. Розацеа: исследование клинической картины, кровотока и роли Demodex folliculorum .J Am Acad Dermatol. 1992; 26: 590–3.
CAS
PubMed
Google Scholar
Saleem MD, Wilkin JK. Оценка и оптимизация диагностики эритематотелангиэктатической розацеа. Dermatol Clin. 2018; 36: 127–34.
CAS
PubMed
Google Scholar
Forton FMN, De Maertelaer V. Лечение розацеа и демодекоза бензилбензоатом: влияние различных доз на плотность демодекса и клинические симптомы.J Eur Acad Dermatol Venereol. 2020; 34: 365–9.
CAS
PubMed
Google Scholar
Forton FMN, De Maertelaer V. Эффективность лечения бензилбензоатом в отношении клинических симптомов и плотности демодекса с течением времени у пациентов с розацеа и демодекозом: ретроспективное последующее исследование в реальной жизни, сравнивающее схемы с низкими и высокими дозами. J Dermatolog Treat. 2020; 1-28. https://doi.org/10.1080/09546634.2020.1770168.
Боннар Э, Юстас П, Пауэлл ФК. Популяция клеща Demodex при розацеа. J Am Acad Dermatol. 1993; 28: 443–8.
CAS
PubMed
PubMed Central
Google Scholar
Abd-El-Al AM, Bayoumy AM, Abou Salem EA. Исследование Demodex folliculorum при розацеа. J Egypt Soc Parasitol. 1997. 27: 183–95.
CAS
Google Scholar
эль-Шазли А.М., Ганеум Б.М., Морси Т.А., Аати Х.Э.Патогенез Demodex folliculorum (волосяных фолликулярных клещей) у женщин с розацеа и без нее. J Egypt Soc Parasitol. 2001; 31: 867–75.
CAS
PubMed
PubMed Central
Google Scholar
Чжао Ю.Е., Ву Л.П., Пэн Ю., Ченг Х. Ретроспективный анализ связи между заражением демодексом и розацеа. Arch Dermatol. 2010; 146: 896–902.
PubMed
Google Scholar
Фалай Гур Т., Эрдемир А.В., Гурель М.С., Коциигит А., Гюлер Е.М., Эрдил Д. Исследование взаимосвязи плотности демодекса с воспалительной реакцией и окислительным стрессом при розацеа. Arch Dermatol Res. 2018; 310: 759–67.
CAS
PubMed
Google Scholar
Sattler EC, Maier T, Hoffmann VS, Hegyi J, Ruzicka T., Berking C. Неинвазивное обнаружение in vivo и количественное определение клещей Demodex с помощью конфокальной лазерной сканирующей микроскопии: количественное определение клещей Demodex с помощью CLSM.Br J Dermatol. 2012; 167: 1042–7.
CAS
PubMed
Google Scholar
Цуцуми Ю. Отложение IgD, альфа-1-антитрипсина и альфа-1-антихимотрипсина на Demodex folliculorum и D. brevis , поражающих пилосебациальную единицу. Pathol Int. 2004; 54: 32–4.
CAS
PubMed
Google Scholar
Бонамиго Р., Бакос Л., Эдельвейс М., Картелл А.Может ли матриксная металлопротеиназа-9 быть связующим звеном между Demodex folliculorum и розацеа? J Eur Acad Dermatol Venerol. 2005; 19: 646–7.
CAS
Google Scholar
Гроссханс Е.М., Кремер М., Малевилл Дж. Demodex folliculorum и гистогенез гранулематозной розацеа. Hautarzt. 1974; 25: 166–77.
CAS
PubMed
Google Scholar
Эйлсворт Р., Вэнс Дж. Demodex folliculorum и Demodex brevis при кожных биопсиях. J Am Acad Dermatol. 1982; 7: 583–9.
CAS
PubMed
Google Scholar
Darji K, Burkemper NM. Фолликулярный лишай: ответ на местный ивермектин. J Drugs Dermatol. 2017; 16: 1290–2.
PubMed
Google Scholar
Schaller M, Gonser L, Belge K, et al.Двойное противовоспалительное и противопаразитарное действие ивермектина для местного применения 1% при папулопустулезной розацеа. J Eur Acad Dermatol Venereol. 2017; 31: 1907–11.
CAS
PubMed
Google Scholar
Steinhoff M, Vocanson M, Voegel JJ, Hacini-Rachinel F, Schäfer G. Местный ивермектин 10 мг / г и пероральный доксициклин 40 мг с модифицированным высвобождением: текущие данные о дополнительном использовании противовоспалительных методов лечения розацеа . Adv Ther. 2016; 33: 1481–501.
CAS
PubMed
PubMed Central
Google Scholar
Галло Р.Л., Гранштейн Р.Д., Канг С. и др. Сопутствующие заболевания розацеа и будущие исследования: обновление 2017 г., подготовленное Комитетом экспертов Национального общества по борьбе с розацеа. J Am Acad Dermatol. 2018; 78: 167–70.
PubMed
Google Scholar
Berg M, Edström DW. Импульсный лазер на красителе с лампой-вспышкой (FPDL) не вылечил папулопустулезную розацеа.Лазеры Surg Med. 2004; 34: 266–8.
PubMed
Google Scholar
Осман М., Шокейр Х.А., Хассан А.М., Атеф Халифа М. Использование одного импульсного лазера на красителе в сравнении с его комбинацией с местным ивермектином 1% при лечении розацеа: рандомизированное сравнительное исследование. J Dermatolog Treat. 2020; 1–7. https://doi.org/10.1080/09546634.2020.1737636.
Say EM, Okan G, Gökdemir G. Результаты лечения длинноимпульсным лазером Nd: YAG для двух различных подтипов розацеа.J Clin Aesthet Dermatol. 2015; 8: 16–20.
PubMed
PubMed Central
Google Scholar
Ertaş R, Yaman O, Akkuş MR, et al. Быстрое воздействие импульсного лазера на красителе на плотность кожи лица Demodex. J Cosmet Laser Ther. 2019; 21: 123–6.
PubMed
Google Scholar
Прието В.Г., Садик Н.С., Ллорета Дж., Николсон Дж., Ши CR. Воздействие интенсивного импульсного света на поврежденную солнцем кожу человека, рутинный и ультраструктурный анализ.Лазеры Surg Med. 2002; 30: 82–5.
PubMed
Google Scholar
Ло Й, Сунь И-Дж, Чжан Л., Луань Х-Л. Лечение клещевого фолликулита последовательной терапией на основе орнидазола: рандомизированное исследование. Медицина. 2016; 95: e4173.
CAS
PubMed
PubMed Central
Google Scholar
Luo Y, Luan XL, Zhang JH, Wu LX, Zhou N. Улучшение телеангиэктазии и снижение частоты рецидивов розацеа после лечения интенсивным импульсным светом с длиной волны 540 нм: проспективное рандомизированное контролируемое исследование с двухлетним сроком действия. следовать за.Exp Ther Med. 2020; 19: 3543–50.
PubMed
PubMed Central
Google Scholar
Wang P, Zhang L, Shi L, Yuan C, Zhang G, Wang X. Скрытая инфекция Demodex способствует развитию розацеа с усилением импульсного света: случаи серийные. J Cosmet Laser Ther. 2019; 21: 163–5.
CAS
PubMed
Google Scholar
van Zuuren EJ. Розацеа. N Engl J Med. 2017; 377: 1754–64.
PubMed
Google Scholar
van Zuuren EJ, Fedorowicz Z, Tan J, et al. Вмешательства при розацеа на основе фенотипического подхода: обновленный систематический обзор, включая оценки GRADE. Br J Dermatol. 2019; 181: 65–79.
PubMed
PubMed Central
Google Scholar
Del Rosso JQ, Tanghetti E, Webster G, Stein Gold L, Thiboutot D, Gallo RL.Обновленная информация о лечении розацеа от Американского общества угрей и розацеа (AARS). J Clin Aesthet Dermatol. 2019; 12: 17–24.
PubMed
PubMed Central
Google Scholar
Ayres S, Anderson NP. Розовые угри: ответ на местное лечение Demodex folliculorum. ДЖАМА. 1933; 100: 645–7.
Google Scholar
Ходжио Томока М.Т., Домингес Сото Л.Демодекцидоз и розоформный дерматит. Med Cutan Ibero Lat Am. 1976; 4: 83–90.
Эйрес С., Михан Р. Гранулема демодекс. Arch Dermatol. 1979; 115: 1285–6.
PubMed
Google Scholar
Пьетрини П., Фавеннек Л., Брассер П. Demodex folliculorum при паракератозе волосистой части головы у ребенка. Паразит. 1995; 2: 94.
CAS
PubMed
Google Scholar
Patrizi A, Neri I, Chieregato C, Misciali M. Демодицидоз у иммунокомпетентных маленьких детей: отчет о восьми случаях. Дерматология (Базель). 1997; 195: 239–42.
CAS
Google Scholar
Джанк А.К., Лукач А., Кампик А. Местное введение геля метронидазола в качестве эффективной альтернативы терапии при хроническом блефарите Demodex — описание случая. Klin Monbl Augenheilkd. 1998. 213: 48–50.
CAS
PubMed
Google Scholar
Ivy SP, Mackall CL, Gore L, Gress RE, Hartley AH. Демодицидоз в детском остром лимфобластном лейкозе; оппортунистическая инфекция, протекающая при иммуносупрессии. J Pediatr. 1995; 127: 751–4.
CAS
PubMed
Google Scholar
Фулк Г.В., Мерфи Б., Робинс Мэриленд. Пилокарпин гель для лечения демодекоза — серия случаев. Optom Vis Sci. 1996. 73: 742–5.
CAS
PubMed
Google Scholar
Целорио Дж., Фариза-Гуттманн Э., Моралес В. Пилокарпин как вспомогательное средство для лечения блефароконъюнктивита, вызванного Demodex folliculorum. Инвестируйте Ophtalmol Vis Sci. 1988; 30 (доп.): 40.
Google Scholar
Harmelin Y, Delaunay P, Erfan N, Tsilika K, Zorzi K, Passeron T., Lacour JP, Bahadoran P. Интерес к конфокальной лазерной сканирующей микроскопии для диагностики и мониторинга лечения демодекоза. J Eur Acad Dermatol Venerol.2014. 28 (2): 255–7.
CAS
Google Scholar
Руфли Т., Мумкуоглу Ю., Каякоб А., Бюхнер С. Demodex folliculorum: этиопатогенез и терапия розацеа и периорального дерматита (перевод автора). Dermatologica. 1981; 162: 12–26.
CAS
PubMed
Google Scholar
Hoekzema R, Hulsebosch HJ, Bos JD. Демодицидоз или розацеа: что лечили? Br J Dermatol.1995; 133: 294–9.
CAS
PubMed
Google Scholar
Varotti C, Ghetti P, Negosanti M, Passarini B. Demodex folliculorum ed acne rosacea. G Ital Dermatol Venereol. 1981; 116: 489–91.
Google Scholar
Де Дуланто Ф., Камачо-Мартинес Ф. Демодицидоз гравис. Ann Dermatol Venereol. 1979; 106: 699–704.
PubMed
Google Scholar
Форстингер С., Киттлер Х., Биндер М. Лечение розацеа-подобного демодицидоза пероральным ивермектином и кремом с перметрином для местного применения. J Am Acad Dermatol. 1999; 41: 775–7.
CAS
PubMed
Google Scholar
Кито Й., Хашизуме Х., Токура Й. Розацеа-подобный демодекоз, имитирующий кожную лимфому. Acta Derm Venerol. 2012; 92: 169–70.
PubMed
Google Scholar
Гарсия-Варгас А., Майорга-Родригес Дж. А., Сандовал-Тресс С. Демодицидоз черепа, имитирующий фавус у 6-летнего мальчика. J Am Acad Dermatol. 2007; 57: S19-21.
PubMed
Google Scholar
Айдоган К., Алвер О., Торе О., Карадоган С. Конгломераты, похожие на абсцессы лица, связанные с клещами Demodex. J Eur Acad Dermatol Venerol. 2006. 20 (8): 1002–4.
CAS
Google Scholar
Shelley WB, Shelley ED, Burmeister V. Односторонняя демодекозная розацеа. J Am Acad Dermatol. 1989; 20: 915–7.
CAS
PubMed
Google Scholar
Биковски Дж. Б., Дель Россо Дж. Кв. Демодекс-дерматит: ретроспективный анализ клинического диагноза и успешного лечения местным кротамитоном. J Clin Aesthet Dermatol. 2009; 2: 20–5.
PubMed
PubMed Central
Google Scholar
Brown M, Hernández-Martín A, Clement A, Colmenero I, Torrelo A. Тяжелая Demodex folliculorum -ассоциированная глазно-кожная розацеа у девочки, успешно пролеченной ивермектином. JAMA Dermatol. 2014; 150: 61.
PubMed
Google Scholar
Вашишт Д., Сингх Дж., Бавея С., Тивари Р., Бхатнагар А. Односторонний демодицидоз лица, имитирующий болезнь Хансенса. Dermatol Reports. 2016; 8: 6891.
PubMed
PubMed Central
Google Scholar
Pallotta S, Cianchini G, Martelloni E, et al. Односторонний демодицидоз. Eur J Dermatol. 1998; 8: 191–2.
CAS
PubMed
Google Scholar
Norn MS. Demodex folliculorum . Заболеваемость и возможная патогенетическая роль века человека. Acta Ophthalmol Suppl. 1970; 108: 7–85.
CAS
PubMed
Google Scholar
Gao Y-Y, Di Pascuale MA, Li W, et al.In vitro и in vivo уничтожение глазного демодекса маслом чайного дерева. Br J Ophthalmol. 2005; 89: 1468–73.
PubMed
PubMed Central
Google Scholar
Kabat AG. Демодицидная активность коммерческих средств гигиены крышек in vitro. Clin Ophthalmol. 2019; 13: 1493–7.
CAS
PubMed
PubMed Central
Google Scholar
Tighe S, Gao Y-Y, Tseng SCG.Терпинен-4-ол является наиболее активным ингредиентом масла чайного дерева для уничтожения клещей демодекс. Trans Vis Sci Tech. 2013; 2: 2.
Google Scholar
Перси А., Ребора А. Метронидазол и Demodex folliculorum . Acta Derm Venereol. 1981; 61: 182–3.
CAS
PubMed
Google Scholar
Ку Х, Ким Т.Х., Ким К.В., Ви С.В., Чун Ю.С., Ким Дж. Дискомфорт на поверхности глаза и Demodex: эффект скраба для век с маслом чайного дерева в Demodex blepharitis .J Korean Med Sci. 2012; 27: 1574–9.
PubMed
PubMed Central
Google Scholar
Evren Kemer Ö, Karaca EE, Özek D. Эффективность циклической терапии терпинен-4-олом при блефарите Demodex: возможно ли лечение с учетом жизненного цикла Demodex? Eur J Ophthalmol. 2020; 1120672120
5.
Lam NSK, Long XX, Griffin RC, Chen M-K, Doery JC. Может ли масло чайного дерева (аборигенное австралийское растение: Melaleuca alternifolia Cheel) быть альтернативным лечением демодекоза человека на коже? Паразитология.2018; 145: 1510–20.
PubMed
Google Scholar
Перси А., Ребора А. Метронидазол в лечении розацеа. Arch Dermatol. 1985; 121: 307–8.
Google Scholar
Forton S, Marchal S. Demodex folliculorum и местное лечение: акарицидное действие оценено с помощью стандартизированной биопсии поверхности кожи. Br J Dermatol. 1998. 138: 461–6.
CAS
PubMed
Google Scholar
Salem DAB, El-Shazly A, Nabih N, El-Bayoumy Y, Saleh S. Оценка эффективности перорального ивермектина по сравнению с комбинированной терапией ивермектин-метронидазол при лечении поражений глаз и кожи Demodex folliculorum . Int J Infect Dis. 2013; 17: e343-7.
CAS
PubMed
Google Scholar
Raoufinejad K, Mansouri P, Rajabi M, Naraghi Z, Jebraeili R. Эффективность и безопасность 5% геля для местного применения с перметрином vs.плацебо при розацеа: двойное слепое рандомизированное контролируемое клиническое исследование. J Eur Acad Dermatol Venereol. 2016; 30: 2105–17.
CAS
PubMed
Google Scholar
Кочак М., Ягли С., Вахапоглу Г., Экиоглу М. 5% крем с перметрином по сравнению с 0,75% гелем метронидазола для лечения папулопустулезной розацеа. Рандомизированное двойное слепое плацебо-контролируемое исследование. Дерматология (Базель). 2002; 205: 265–70.
Google Scholar
Jacob S, VanDaele MA, Brown JN. Лечение воспалительных состояний кожи, связанных с демодексом: систематический обзор. Dermatol Ther. 2019; 32: e13103.
PubMed
Google Scholar
Сиддики К., Голд Л.С., Гилл Дж. Эффективность, безопасность и переносимость ивермектина по сравнению с текущими местными методами лечения воспалительных поражений розацеа: сетевой метаанализ. SpringerPlus. 2016; 5: 1151.
PubMed
PubMed Central
Google Scholar
Штейн Голд Л., Кирчик Л., Фаулер Дж. И др. Долгосрочная безопасность 1% крема с ивермектином по сравнению с 15% гелем азелаиновой кислоты при лечении воспалительных поражений розацеа: результаты двух 40-недельных контролируемых испытаний без участия исследователей. J Drugs Dermatol. 2014; 13: 1380–6.
PubMed
Google Scholar
Ali ST, Alinia H, Feldman SR. Лечение розацеа ивермектином местного действия. Наркотики сегодня. 2015; 51: 243.
CAS
Google Scholar
Taieb A, Ortonne JP, Ruzicka T, et al. Превосходство крема с ивермектином 1% над кремом метронидазола 0,75% в лечении воспалительных поражений розацеа: рандомизированное исследование без участия исследователей. Br J Dermatol. 2015; 172: 1103–10.
CAS
PubMed
Google Scholar
Schaller M, Dirschka T., Kemény L, Briantais P, Jacovella J. Превосходная эффективность 1% крема с ивермектином по сравнению с кремом 0,75% метронидазола способствует лучшему качеству жизни пациентов с тяжелой папулопустулезной розацеа: субанализ рандомизированного исследования ATTRACT без участия исследователей.Dermatol Ther (Heidelb). 2016; 6: 427–36.
Google Scholar
Schaller M, Schöfer H, Homey B, et al. Ведение розацеа: обновленная информация об общих мерах и вариантах местного лечения. J Dtsch Dermatol Ges. 2016; 14 (Дополнение 6): 17–27.
PubMed
Google Scholar
van Zuuren EJ, van der Linden MMD, Arents BWM. Руководство по лечению розацеа в Нидерландах.Br J Dermatol. 2020; 182: 1504–6.
PubMed
PubMed Central
Google Scholar
Trave I, Merlo G, Cozzani E, Parodi A. Реальный опыт эффективности и переносимости местного ивермектина при папулопустулезной розацеа и противопаразитарного действия на клещей Demodex. Dermatol Ther. 2019; 32: e13093.
PubMed
Google Scholar
Шаллер М., Кемени Л., Гавличкова Б. и др.Рандомизированное исследование фазы 3b / 4 для оценки одновременного применения 1% крема с ивермектином для местного применения и капсул с модифицированным высвобождением 40 мг доксициклина по сравнению с 1% кремом и плацебо для местного применения при лечении тяжелой формы розацеа. J Am Acad Dermatol. 2020; 82: 336–43.
CAS
PubMed
Google Scholar
Logger JGM, Peppelman M, van Erp PEJ, de Jong EMGJ, Nguyen KP, Driessen RJB. Значение отражательной конфокальной микроскопии для мониторинга розацеа во время лечения местным ивермектином.J Dermatolog Treat. 2020; 1–9. https://doi.org/10.1080/09546634.2020.1741501.
Кардуэлл Л., Алиния Х., Моради Тучайи С., Фельдман С. Новые разработки в лечении розацеа — роль крема с ивермектином, принимаемого один раз в день. Clin Cosmet Investig Dermatol. 2016; 9: 71–7.
PubMed
PubMed Central
Google Scholar
Abokwidir M, Fleischer AB. Дополнительные доказательства того, что патогенез розацеа может включать демодекс: новая информация о местной эффективности ивермектина и празиквантела.Dermatol Online J. 2015; 21: 13030 / qt13v249f5.
Abokwidir M, Fleischer AB. Новое лечение: местный ивермектин для папулопустулезной розацеа. J Dermatolog Treat. 2015; 26: 379–80.
PubMed
Google Scholar
Ruini C, Sattler E, Hartmann D, Reinholz M, Ruzicka T., von Braunmühl T. Мониторинг структурных изменений клещей Demodex под местным ивермектином при розацеа с помощью отражательной конфокальной микроскопии: серия случаев.J Eur Acad Dermatol Venereol. 2017; 31: e299-301.
CAS
PubMed
Google Scholar
Тромпезински С., Пернет И., Шмитт Д., Виак Дж. УФ-излучение и простагландин E2 активируют фактор роста эндотелия сосудов (VEGF) в культивируемых фибробластах человека. Inflamm Res. 2001; 50: 422–7.
CAS
PubMed
Google Scholar
Brauchle M, Funk JO, Kind P, Werner S.Ультрафиолет B и h3O2 являются мощными индукторами экспрессии фактора роста эндотелия сосудов в культивируемых кератиноцитах. J Biol Chem. 1996; 271: 21793–7.
CAS
PubMed
Google Scholar
Стромберг Б.Е., Nutting WB. Адаптивные особенности экзоскелета и пигментных отложений у Demodex spp. (Demodicidae). Акарология. 1973; 14: 605–11.
Google Scholar
Clanner-Engelshofen BM, French LE, Reinholz M. Corynebacterium kroppenstedtii subsp. demodicis — это эндобактерия Demodex folliculorum . J Eur Acad Dermatol Venereol. 2020; 34: 1043–9.
CAS
PubMed
Google Scholar
Акилов О.Е., Бутов Ю.С., Мумчуоглу К.Ю. Клинико-патологический подход к классификации демодекоза человека. Ein klinisch-patologischer Ansatz zur Klassifikation der humanen Demodikose.J Deut Dermatol Gesell. 2005; 3: 607–14.
Google Scholar
Sędzikowska A, Osęka M, Grytner-Zięcina B. Глазные симптомы, о которых сообщали пациенты, инфицированные клещами Demodex. Acta Parasitol. 2016; 61: 808–14.
PubMed
Google Scholar
Demodex — обзор | Темы ScienceDirect
6.1 Бремя инфекционных заболеваний у людей
«Мы всего лишь« совокупность болезней, связанных вместе ».
—Джон Донн
Сколько из 56,4 миллиона ежегодных смертей в мире можно отнести к инфекционным заболеваниям? По данным Всемирной организации здравоохранения, в 1996 г. около 33% смертей людей были вызваны инфекциями [1]. Конечно, цифры меняются в зависимости от того, как вы подсчитываете причины смерти. Инфекция часто является последним ударом по любой хронической и изнурительной болезни.
Чтобы получить представление о потерях, вызванных инфекционными заболеваниями, полезно рассмотреть ущерб, нанесенный лишь некоторыми организмами, заражающими людей.Малярия поражает до 500 миллионов человек, ежегодно унося жизни около 2 миллионов человек [1]. Около 2 миллиардов человек инфицированы Mycobacterium tuberculosis . У большинства из этих инфицированных людей не разовьется активное заболевание, но ежегодно от туберкулеза умирает около 3 миллионов человек [1]. Ежегодно около 4 миллионов детей умирают от инфекций легких и около 3 миллионов детей умирают от инфекционных диарейных заболеваний [1]. Сгруппированные ротавирусы являются одной из многих причин диарейных заболеваний (вирусы группы III).В 2004 г. ротавирусы явились причиной смерти около полумиллиона человек, в основном в развивающихся странах [2].
Во всем мире около 350 миллионов человек являются хроническими носителями гепатита B, и около 100 миллионов человек являются хроническими носителями гепатита C. В совокупности около четверти (25 миллионов) этих хронических носителей в конечном итоге умрут от последующих заболеваний печени [ 1]. Инфекционные организмы могут убивать людей посредством иных механизмов, нежели прямые патологические эффекты роста, инвазии и воспаления.Например, инфекции могут быть причиной сосудистых заболеваний. Микроорганизмы, способствующие развитию ишемической болезни сердца и инсульта, включают Chlamydia pneumoniae и Cytomegalovirus [3].
Инфекции, вызванные самыми разными организмами, могут привести к раку. Ежегодно во всем мире от рака умирает около 7,2 миллиона человек. Примерно пятая часть этих случаев смерти от рака вызвана инфекционными организмами [4]. Один только гепатит B является причиной около 700 000 смертей от рака от гепатоцеллюлярной карциномы каждый год [5].Организмы, способствующие смерти от рака, включают бактерии ( Helicobacter pylori ), паразитов животных (шистосомы и печеночные двуустки) и вирусы, такие как вирусы герпеса, вирусы папилломы, гепаднавирусы, флавивирусы, ретровирусы и полиомавирусы (см. Раздел Глоссария, Ретровирусы).
Хотя грибковые и растительные организмы, похоже, не вызывают рак через человеческое заражение, они производят множество биологически активных вторичных метаболитов (т. Е. Синтезированных молекул, которые непосредственно не участвуют в росте организма), некоторые из которых являются сильнодействующими канцерогенами. .Например, афлатоксин, продуцируемый грибком Aspergillus flavus , возможно, является самым сильным канцерогеном из когда-либо изученных [6]. Циказин, токсин, содержащийся в семенах различных деревьев отряда Cycadales, является мощным нейротоксином и канцерогеном для печени [7].
Таким образом, инфекционные заболевания — это убийца номер один для людей во всем мире, и они способствуют развитию сосудистых заболеваний и рака — двух основных причин смерти в наиболее развитых странах.
Учитывая все страдания, причиняемые инфекционными организмами, вы можете задаться вопросом, посвящено ли большинство земных форм жизни уничтожению человеческого вида.Не беспокоиться. Лишь малая часть форм жизни на Земле заразна для людей. Точную долю трудно оценить, потому что никто не знает общего количества наземных видов. Большинство систематиков согласны с тем, что число исчисляется миллионами, но оценки варьируются от нескольких миллионов до нескольких сотен миллионов (см. Пункт Глоссария, Таксономия). Ради обсуждения давайте примем, что на Земле существует 50 миллионов видов организмов (по некоторым оценкам, это сильно заниженная оценка). В медицинской литературе описано около 1400 патогенных организмов.Это означает, что если вы случайно наткнетесь на представителя одного из видов жизни на Земле, вероятность того, что это инфекционный патоген, составляет около 0,000028.
Из примерно 1400 инфекционных организмов, которые были зарегистрированы где-то в медицинской литературе, подавляющее большинство из них относятся к «историям болезни»; случаи заболеваний, которые, насколько мне известно, возникали один или несколько раз. Они важны для эпидемиологов, потому что сегодняшний объект медицинского любопытства может превратиться в завтрашнюю глобальную эпидемию.Очень немногие из этих редких причин болезней человека попадают в учебники по клинической микробиологии. Учебники, даже самые полные, охватывают около 300 организмов (без вирусов), которые считаются клинически важными.
Распространенные инфекционные заболевания человека сложно причислить. Некоторые организмы имеют очень высокий уровень инфицирования, но вызывают относительно низкий уровень клинических заболеваний и смерти. У других организмов относительно низкий уровень инфицирования, но они обладают очень высокой вирулентностью, что приводит к множеству смертей.
Далее следует список наиболее распространенных инфекций, которые возникают у людей, начиная с организмов, которые можно найти у большинства людей (например, более 3,5 миллиарда), и заканчивая инфекциями, поражающими более 1 миллиона человек. Некоторые инфекции, которые заслуживают включения в этот список (например, желтая лихорадка), опускаются из-за отсутствия надежного источника исторических данных.
6.1.1 Инфекции, встречающиеся у большинства людей (т. Е. От 3,5 до 7 миллиардов случаев)
- ●
Демодекс — это крошечный клещ, обитающий в коже лица.Клещи демодекс встречаются у большинства людей.
- ●
Полиомавирус BK редко вызывает заболевание у инфицированных пациентов, и большинство людей являются носителями латентного вируса.
- ●
Полиомавирус JC постоянно поражает большинство людей, но не вызывает заболевания у здоровых людей.
6.1.2 Инфекции, встречающиеся у 1–3,5 миллиарда человек
- ●
Около 2 миллиардов человек (из 7 миллиардов населения мира) инфицированы Mycobacterium tuberculosis .
- ●
Около одной трети населения инфицировано (т.е. около 2,3 миллиарда человек) единственным видом, вызывающим токсоплазмоз человека: Toxoplasma gondii .
- ●
Ascaris lumbricoides , вызывающая аскаридоз, поражает около 1,5 миллиарда человек во всем мире, что делает его наиболее распространенной гельминтозной (червячной) инфекцией человека [8].
6.1.3 Инфекции с участием от 500 миллионов до 1 миллиарда человек
- ●
По различным оценкам, во всем мире более полумиллиарда человек инфицированы тем или иным подтипом Chlamydia trachomatis .Сюда входят различные организмы и серотипы Chlamydia , которые являются причиной трахомы и хламидийного уретрита. По данным Всемирной организации здравоохранения, в мире около 37 миллионов слепых. Трахома, вызываемая Chlamydia trachomatis , является инфекционной причиной номер один слепоты и составляет около 4% этих случаев. Второй наиболее распространенной инфекционной причиной слепоты во всем мире является Onchocerca volvulus , что составляет около 1% случаев [9].
- ●
Около 200 миллионов человек инфицированы шистосомами (т.е. имеют какую-либо форму шистосомоза).
- ●
Анкилостомы заражают около 600 миллионов человек во всем мире. Два вида вызывают почти все случаи анкилостомоза у людей: Ancylostoma duodenale и Necator americanus .
- ●
Чесотка — чрезвычайно распространенное глобальное заболевание, ежегодно вызывающее около 300 миллионов новых случаев.
6.1.4 Инфекции, затрагивающие от 100 миллионов до 500 миллионов человек
- ●
Гепатит B поражает более 200 миллионов человек во всем мире, вызывая 2 миллиона смертей ежегодно.
- ●
Считается, что бубонная чума унесла жизни одной трети населения Европы в середине 1300-х годов. В целом бубонная чума унесла жизни около 200 миллионов человек. В наше время чума редка, но не исчезла. Ежегодно во всем мире происходит несколько тысяч случаев чумы, в результате которых умирают несколько сотен человек.Практически все современные случаи происходят в Африке.
- ●
Род Plasmodium вызывает малярию у людей и животных. Около 300–500 миллионов человек во всем мире инфицированы малярией, вызывая 2 миллиона смертей ежегодно [1,10].
- ●
Около 150 миллионов человек инфицированы филяриальными нематодами (роды Brugia , Loa , Onchocerca , Mansonella и Wuchereria ) [11]. Wuchereria bancrofti и Brugia malayi вместе заражают около 120 миллионов человек [11]. Большинство случаев происходит в Африке и Азии.
- ●
Считается, что оспа убила около 300 миллионов человек в двадцатом веке до того, как эффективная вакцина стала широко доступной. Оспа, которая сейчас вымерла, считается величайшим убийцей в истории человечества.
- ●
Во всем мире около 100 миллионов случаев острой диареи вызваны ротавирусом.В 2004 г. ротавирусные инфекции явились причиной смерти около полумиллиона детей раннего возраста от тяжелой диареи [2].
6.1.5 Инфекции, затронувшие от 10 до 100 миллионов человек
- ●
Пандемия гриппа 1917–1918 годов вызвала от 50 до 100 миллионов смертей. Ежегодно от сезонного гриппа умирает от четверти до полутора миллионов человек во всем мире. В США от сезонного гриппа ежегодно умирает около 40000 человек.
- ●
По оценкам, около 50 миллионов человек инфицированы Entamoeba histolytica , при этом ежегодно во всем мире умирает около 70 000 человек.
- ●
Paragonimus westermani , наряду с десятками менее часто встречающихся видов в пределах рода Paragonimus , вызывает состояние, известное как парагонимоз. Во всем мире инфицировано около 22 миллионов человек, большинство из которых приходится на Юго-Восточную Азию, Африку и Южную Америку.
- ●
Ежегодно происходит более 50 миллионов случаев инфицирования вирусом денге, вызывая около 25 000 смертей во всем мире. Большинство инфекций протекают бессимптомно или вызывают только легкое заболевание. Меньшая часть случаев тяжелые.
- ●
Между 1918 и 1922 годами эпидемия тифа ( Rickettsia prowazekii ) заразила 30 миллионов человек в Восточной Европе и России, что привело к примерно 3 миллионам смертей [12].
- ●
Самым распространенным заболеванием, передающимся половым путем, является трихомониаз (класс Metamonada), ежегодно в Северной Америке ежегодно регистрируется около 8 миллионов новых случаев [13].Вторым по распространенности заболеванием, передающимся половым путем, является хламидиоз (класс Chlamydiae), ежегодно регистрируемый примерно 4 миллионами новых случаев в Северной Америке [13]. Приблизительно 1,5 миллиона новых случаев гонореи ежегодно возникают в Северной Америке, где гонорея является третьим по распространенности заболеванием, передаваемым половым путем [13]. По данным Центров США по контролю и профилактике заболеваний, в 2011 г. в США было зарегистрировано около 46 000 новых случаев сифилиса и 48 000 новых случаев ВИЧ [14].
- ●
Проказа, также известная как болезнь Хансена, вызывается Mycobacterium leprae и Mycobacterium lepromatosis .С 1960-х по 1980-е годы количество случаев проказы во всем мире стабильно составляло 10–12 миллионов [15]. Внедрение эффективных протоколов приема нескольких лекарственных препаратов привело к излечению многих случаев и снижению показателей инфицирования. Следовательно, в 1990-е годы число случаев проказы во всем мире снизилось примерно до 5,5 миллионов [15]. В 2005 г. во всем мире было зарегистрировано около 300 000 новых случаев [16].
- ●
Leishmania видов вызывают лейшманиоз, заболевание, которым заражено около 12 миллионов человек во всем мире.Ежегодно от висцеральной формы заболевания умирает около 60 000 человек.
- ●
Trypanosoma cruzi является причиной болезни Шагаса, также известной как американский трипаносомоз. Болезнь Шагаса поражает около 8 миллионов человек [17]. Trypanosoma brucei является причиной африканского трипаносомоза (сонной болезни). Сообщаемое количество случаев может быть несколько ненадежным, но было подсчитано, что заражение Trypanosoma brucei является причиной около 50 000 смертей каждый год.
- ●
Фасциолопсоз вызывается Fasciolopsis buski , большой двуусткой (длиной до 7,5 см), которая обитает в кишечнике основного хозяина, свиней и людей (см. Пункт Глоссария «Первичный хозяин»). Число инфицированных людей составляет около 10 миллионов.
- ●
Clonorchis sinensis , китайский печеночный сосальщик (также известный как восточный печеночный сосальщик), заражает около 30 миллионов человек.
- ●
В 2000 году корь вызвала около 40 миллионов заболеваний и около 750 000 смертей во всем мире [18].
Какие организмы вызывают инфекции? Все типы. Кажется, что условия земной жизни заключаются в том, что организмы живут друг в друге. Люди могут быть заражены любым из классических царств живых организмов: бактериями, грибами, животными, плантами и представителями царства, ранее известного как протоктисты, содержащего простейших паразитов. Люди также могут быть инфицированы неживыми организмами (например, вирусами, прионами). Однако не каждый класс организмов в этих царствах содержит человеческие патогены.В моей книге «Таксономическое руководство по инфекционным болезням: понимание биологических классов патогенных организмов » описывается большинство известных инфекций человека, а виновные организмы отнесены к их надлежащим филогенетическим классам [19].




Добавить комментарий